مگنوم میمیک :
– ظرفیت ذخیره سازی ماهیچه های شما را بهینه می کند
– جذب گلوکوز و آمینو اسید ها را به حداکثر می رساند
– حساسیت به انسولسن را افزایش می دهد
بر ترس خود از کربوهیدرات ها غلبه کنید!
مگنوم میمیک به شما قدرت شبیه سازی شرایط حضور انسولین در بدن را می دهد. این موضوع برای بالا بردن حساسیت بدن به انسولین، بدون بالا رفتن سطح انسولین در بدن شما ضروری است. فردی که به انسولین مقاومت دارد کار بسیار دشواری برای پردازش و استفاده از کربوهیدرات ها خواهد داشت، در این وضعیت بدن مجبور به ترشح انسولین اضافی است تا گلوکوز را به درون سلول های مقاوم هدایت کند. مقاومت در برابر انسولین نشانه مراحل ابتدایی بیماری دیابت است و در طی آن بدن قادر به استفاده صحیح و بهینه از انسولین نیست. هنگامی که بدن شما انسولین اضافی آزاد کند، کربوهیدرات ها که باید به عنوان انرژی به ماهیچه ها ارسال شده و به صورت گلوکوز برای داشتن ماهیچه های بزرگتر و نیرومند تر مورد استفاده قرار گیرند، به صورت چربی بدنی انبار می شوند. میمیک به صورتی فرمول بندی شده تا سطح حساسیت به انسولین را برای تمامی افراد سالم افزایش دهد. بنابراین چه شما درحال عضله سازی باشید چه در حال چربی سوزی و یا هردو، نیاز خواهید داشت که تمامی کالری های دریافتی بصورت کاملا بهینه مورد استفاده قرار گیرند. شما به کربوهیدرات ها برای تامین انرژی و پمپ های عضلانی قوی، و به پروتئین ها و چربی های سالم برای ساختن عضله و چربی سوزی نیاز خواهید داشت!
مگنوم میمیک حاوی ترکیبات پیشرفته ای است که برای افراد بزرگسال مناسب است. تحقیقاتی که در این زمینه صورت گرفته به ما نشان داده است که این ترکیبات طبیعی و با کلاس دارویی 100 درصدی حتی می تواند سطح تولید تستسترون را نیز افزایش دهد. تک تک ترکیباتی که در مگنوم میمیک وجود دارند با دقت بسیار زیادی برای حصول اطمینان از حداکثر خلوص و تاثیرگذاری مورد آزمایش قرار گرفته و برای اطمینان از جذب مناسب درون بدن بهینه سازی شده اند.
عملکرد مگنوم میمیک
بربرین
بربرین یکی از پایه ای ترین و باستانی ترین تنظیم کننده های سوخت و ساز که در تمامی حیوانات و گیاهان به نام AMPK وجود دارد را مورد هدف قرار می دهد. افزایش فعالیت AMPK باعث تحریک و جذب بیشتر گلوکوز توسط سلول ها شده، حساسیت بدن به انسولین را بهبود بخشیده و تولید گلوکوز توسط کبد را کاهش می دهد.
CINNAMOMUM CASSIA
(پلیمر نوع A، خشک شده و یکنواخت شده از برگ گیاه دارچین) حاوی عنصر کروم، که برای سوخت و ساز مناسب گلوکوز بسیار مورد نیاز بوده و همینطور یک فلاونوئید خاص که جذب گلوکوز و سنتز گلیکوژن را تحریک می کند.
آلفا لیپوئیک اسید R+
به حذف کربوهیدرات ها (شکر) از خون سرعت بخشیده و مولکول های شکر و تری گلیسیرید را برای تولید ATP می شکند. این ماده همچنین سیگنال دهی انسولین در بدن را تحریک می کند که باعث حمایت از روند جذب گلوکوز و همینطور سوخت و ساز تری گلیسیرید در ماهیچه ها می شود.
JIAOGULAN (95% GYPENOSIDES)
مطالعاتی که درباره استفاده از این ماده برای درمان بیماران دیابتی (نوع دو) انجام گرفته، نشان داد که پیشرفت های سریعی در مورد سطح قند خون و حساسیت به انسولین در این بیماران اتفاق افتاد.
کرومیوم 454
یک کوفاکتور حیاتی برای کنترل گلوکوز و کمک به انتقال شکر خون (گلوکوز) به داخل سلول ها و درنتیجه حمایت از فعالیت نرمال انسولین در بدن است. کرومیوم 454 یک فرم بیولوژیک و قابل حل در آب از عنصر کروم است که این موضوع به این ماده معدنی حیاتی امکان جذب و بهره برداری بهینه را در بدن می دهد.
منبع : ترجمه از :
فرزین جباری هیچگونه تائیدی بر تاثیرات مثبت این دارو ها و محصولات ندارد و این مطالب از سایت های خارجی ترجمه شده است. شرکت های سازنده پاسخگوی سوالات ما در مورد دوپینگ تست آن و عوارض بر روی بدن انسان نبوده اند و این مطالب فقط در جهت مطالعه و تحقیق می باشند.

1. نام محصول دارویی
نُوو رپید فلکس پن 100 واحد/میلی لیتر محلول قابل تزریق در یک قلم از پیش پر شده.
2. ترکیب کیفی و کمی
1 میلی لیتر محلول حاوی 100 واحد انسولین اسپارت (معادل 3.5 میلی گرم)، و 1 قلم آماده حاوی 3 میلی لیتر معادل 300 واحد انسولین اسپارت است. انسولین اسپارت محصولی است که با تکنولوژی نوترکیب دی ان ای تولید شده است.
3. شکل دارویی
محلول قابل تزریق. محلول شفاف، بی رنگ و رقیق.
4. خصوصیات بالینی
4.1. نشانه های درمانی
نُوو رپید برای درمان بیماری دیابت در بزرگسالان، نوجوانان و کودکان 1 ساله و بزرگتر بکار می رود.
4.2. واحد دوز و روش مصرف
واحد دوز
اندازه گیری دوز در محصولات انسولینی، ازجمله انسولین اسپارت، بر حسب واحد می باشد، درحالیکه توان و اثربخشی انسولین انسانی به واحد های بین المللی بیان می شود.
مقدار دوز نُوو رپید بصورت شخصی و بر اساس نیازهای هر فرد بیمار بطور جداگانه تعیین می شود.
نظارت دقیق بر روی میزان قند خون و تنظیم دوز انسولین، برای رسیدن به کنترل بهینه قند خون ضروری است. نیاز فردی بزرگسالان و کودکان به انسولین معمولا بین 0.5 تا 1.0 واحد به ازای هر کیلوگرم وزن بدن در روز است. در یک رژیم درمانی پایه، 50 تا 70 درصد از این نیاز باید توسط نُوو رپید و باقی با انسولین میان مدت یا بلند مدت تامین می شود.
اگر بیمار فعالیت بدنی خود را افزایش دهد، رژیم غذایی معمول خود را تغییر دهد و یا دچار بیماری طولانی مدت شود، نیاز به تنظیم مجدد دوز انسولین دارد.
1- نُوو رپید چیست و در چه مواردی استفاده می شود؟
نُوو رپید یک نوع انسولین مدرن (شبه انسولین) با تاثیر فوری است. محصولات انسولینی مدرن، نسخه ای بهبود یافته از انسولین انسانی هستند.
نُوو رپید برای کاهش سطح قند خون بالا در بزرگسالان، نوجوانان و کودکان بالای یک سال مبتلا به بیماری دیابت استفاده می شود. دیابت یا مرض قند بیماری است که در آن بدن انسولین کافی برای کنترل سطح قند خون تولید نمی کند. درمان با نُوو رپید باعث جلوگیری از دچار شدن به عوارض بیماری دیابت می شود.
نُوو رپید 10-20 دقیقه پس از تزریق، شروع به پایین آوردن قند خون شما می کند، بیشینه تاثیر نواراپید یک تا سه ساعت پس از تزریق اتفاق می افتد و این تاثیر 3-5 ساعت در بدن شما باقی می ماند. به دلیل این تاثیر کوتاه مدت، نُوو رپید بایستی با محصولات انسولینی میان مدت و یا بلند مدت ترکیب شود. علاوه بر این نُوو رپید می تواند بصورت تزریق پیوسته در سیستم های پمپی استفاده شود.
2- نکاتی که پیش از استفاده از نُوو رپید باید بدانید
در موارد زیر از نُوو رپید استفاده نکنید
– اگر شما به انسولین اسپارت یا به دیگر محتویات دارو حساسیت دارید.
– اگر احتمال شروع هیپوگلیسیمیا یا افت قند خون را می دهید.
– اگر فلکس پن از دست شما افتاد، شکست و یا به هر طریقی دچار آسیب شد.
– اگر به شیوه مناسب و در جای خنک نگهداری نشده.
– اگر انسولین شفاف و بی رنگ نبود.
اگر هر کدام از این موارداتفاق افتاد، از نُوو رپید استفاده نکنید. با پزشک یا پرستار و داروساز جهت راهنمایی تماس بگیرید.
پیش از مصرف نُوو رپید
– برچسب را به دقت مطالعه کنید تا از نوع صحیح انسولین اطمینان حاصل کنید.
– برای جلوگیری از انتقال آلودگی، همیشه در هر بار تزریق از سوزن نو استفاده کنید.
– سوزن ها و فلکس پن نُوو رپید نباید بطور مشترک استفاده شوند.
اخطار و توجه
بعضی شرایط و فعالیت ها می توانند بر روی نیاز بدن شما به انسولین تاثیر بگذارند. در موارد زیر از پزشک مشاوره بگیرید.
– اگر کلیه و یا کبد شما و همچنین غدد فوق کلیوی، هیپوفیز و تیروئید دچار مشکل شده است.
– اگر شما بیش از معمول فعالیت بدنی دارید و یا در صدد تغییر رژیم غذایی روزانه خود هستید. این موارد روی سطح قند خون شما تاثیر می گذارد.
– اگر شما بیمار هستید، استفاده از انسولین را ادامه دهید و با پزشکتان مشورت کنید.
– اگر شما قصد خروج از کشور را دارید، مسافرت به مناطق زمانی متفاوت روی نیاز بدن به انسولین و زمان تزریق تاثیر می گذارد.
کودکان
از این دارو برای نوزادان زیر 1 سال، به دلیل عدم وجود تحقیقات بالینی مناسب، استفاده نکنید.
نُوو رپید و داروهای دیگر
چنانچه قصد استفاده از داروهای دیگری دارید و یا در حال حاضر دارویی مصرف میکنید و یا به تازگی مصرف کرده اید، حتما پزشک خود را از این موضوع آگاه سازید.
بعضی از دارو ها بر روی سطح قند خون تاثیر می گذارند و این به معنی این است که دوز انسولین شما باید تغییر کند. در زیر به بعضی از این داروها که بر روی درمان انسولین شما تاثیرگذار هستند اشاره شده است.
در صورت مصرف داروهای زیر، احتمال افت قند خون شما بالا خواهد رفت.
– داروهای دیگری که جهت درمان دیابت تجویز می شوند
– بازدارنده های اکسیداز مونوآمین (داروی درمان افسردگی)
– مسدود کننده های بتا (داروی فشار خون بالا)
– بازدارنده های آنزیم تبدیل آنژیوتنزین (داروی برخی مشکلات قلبی و فشار خون بالا)
– سالیسیلات ها (مسکن و تب بر)
– استروئید های آنابولیک (مانند تستسترون)
– سولفونامیدها (درمان عفونت)
در صورت مصرف داروهای زیر، احتمال افزایش سطح قند خون شما بالا خواهد رفت.
– داروهای جلوگیری از بارداری خوراکی
– تیازیدها (داروی فشار خون بالا)
– گلوکوکورتیزویدها ( مانند کورتیزون که برای درمان گرگرفتگی استفاده می شود)
– هورمون های تیروئید (برای درمان اختلالات غده تیروئید استفاده می شوند)
– سیمپاتومیمتیک ها ( مانند اپی نفرین(آدرنالیین)ف سالبوتامول، و تربوتالین که جهت درمان آسم استفاده می شود.)
– هورمون رشد (دارویی که جهت تحریک رشد استخوانی و بدنی استفاده می شود و تاثیرش بر روی پروسه سوخت و ساز بدن ثابت شده است.)
– دانزول (دارویی که بر روی تخمک گذاری اثر می گذارد)
اوکترئوتید و لانتروئتید (برای درمان آکرومگالی، یک بیماری هورمونی نادر که معمولا در افراد میانسال دیده می شود و به دلیل ترشح بیش از اندازه هورمون رشد توسط غده هیپوفیز اتفاق می افتد، استفاده می شود) نیز می توانند سبب کاهش و یا افزایش سطح قند خون شوند.
مسدود کننده های بتا (برای درمان فشار خون بالا استفاده می شوند) ممکن است باعث مختل شدن و یا ضعیف شدن نشانه هایی شوند که به شما در تشخیص افت قند خون کمک می کنند.
پیوگلیتازون (قرص هایی که برای درمان دیابت نوع 2 بکار می روند)
در بعضی بیماران با سابقه طولانی ابتلا به دیابت نوع دوم و بیماری های قلبی، یا سابقه سکته، که بطور همزمان توسط پیوگلیتازون و انسولین تحت درمان بودند، پیشرفت نارسایی های قلبی مشاهده شده است. به محض اینکه نشانه های حمله و نارسایی قلبی مانند تنگی نفس و افزایش ناگهانی وزن و ورم محیطی را مشاهده کردید به پزشک مراجعه کنید. چنانچه شما هریک از دارو های فوق را مصرف می کنید، حتما به پزشک خود اطلاع دهید.
مصرف الکل و نُوو رپید
– چنانچه شما الکل مصرف می کنید، از آنجاییکه سطح قند خون شما دچار نوسان می شود، نیاز بدن شما به انسولین ممکن است است تغییر کند. در این هنگام نظارت دقیق بر روی سطح قند خون ضروری است.
بارداری و شیردهی
– اگر شما باردار هستید، گمان می کنید که باردارید، و یا برنامه ای برای باردار شدن دارید، پزشک خود را پیش از تجویز دارو از این موضوع آگاه کنید. نُوو رپید می تواند در طول حاملگی استفاده شود. دوز انسولین شما ممکن است در طول زمان بارداری و بعد از وضع حمل نیاز به تغییر داشته باشد. کنترل دقیق دیابت بخصوص جلوگیری از افت شدید قند خون برای سلامت فرزند شما ضروری است.
– محدودیتی برای استفاده از نُوو رپید در هنگام شیردهی وجود ندارد. با این وجود پزشک خود را از این موضوع آگاه کنید.
راننگی و کار با ماشین آلات
– در موارد زیر، از پزشک خود درباره اجازه رانندگی یا کار با ماشین آلات سوال کنید.
-اگر شما بطور مکرر دچار افت قند خون می شوید
-اگر در تشخیص افت قند خون دچار مشکل هستید.
اگر قند خون شما بالا و یا پایین باشد، تمرکز و قدرت عکس العمل شما تحت تاثیر قرار می گیرد و بنابراین توانایی شما برای رانندگی و کار با ماشین آلات مختل خواهد شد. در این وضعیت ممکن است باعث به خطر افتادن خود و یا دیگران شوید.
نُوو رپید تاثیر بسیار سریعی دارد، بنابراین در صورت افت قند خون، شما بسیار سریعتر از انسولین انسانی آن را تجربه خواهید کرد.
اطلاعات مهم درباره برخی محتویات نُوو رپید
نُوو رپید حاوی کمتر از 1 میلی مول سدیم (23 میلی گرم) در هر دوز است، بنابراین نُوو رپید عملا بدون سدیم است.
3- چگونه از نُوو رپید استفاده کنیم
– دوز و زمان مصرف انسولین
همیشه زمان و دوز مصرف انسولینتان را دقیقا همان گونه که پزشکتان گفته تنظیم کنید. اگر در این باره مطمئن نیستید حتما با پزشکتان تماس بگیرید.
نواراپید معمولا باید بلافاصله پیش از یک وعده غذایی استفاده شود. اگر بدون خوردن غذا نُوو رپید را تزریق کردید، برای جلوگیری از افت قند خون حتما طی 10 دقیقه یک وعده غذایی یا میان وعده مصرف کنید. در برخی زمان ها لازم است که نُوو رپید بلافاصله پس از وعده غذایی مصرف شود.
انسولین خود را بدون نظر پزشک تغییر ندهید. زمانی که نوع و یا شرکت سازنده انسولین تغییر می کند، لازم است که دوز مصرفی توسط پزشک مجددا تنظیم شود.
– استفاده در کودکان و نوجوانان
نُوو رپید می تواند در نوجوانان و کودکان بالای یک سال بجای انسولین انسانی قابل حل، هنگامی که تاثیر فوری دارو مورد نیاز است، استفاده شود. به عنوان مثال زمانی که کنترل و پیش بینی غذای مصرفی کودک و تخصیص انسولین برای بلند مدت مشکل باشد.
– استفاده در گروه های بیمار خاص
اگر عملکرد کلیه و کبد شما دچار مشکل شده، و یا اگر بالای 65 سال سن دارید، نیاز است که سطح قند خون خود را بطور مستمر اندازه گیری کرده و با توجه به آن با پزشکتان برای تعیین و تغییر دوز انسولین مشورت کنید.
– نحوه و محل تزریق
نُوو رپید برای تزریق زیر پوست و یا برای استفاده در سیستم پمپ تزریق پیوسته طراحی شده است. استفاده در سیستم تزریق پمپی نیازمند دستورالعمل های جامعی است که توسط کادر پزشکی باید آموزش داده شود. شما هرگز نباید شخصا این محصول را بصورت وریدی و یا در ماهیچه تزریق کنید. در صورت لزوم، نُوو رپید می تواند درون رگ تزریق شود اما این کار باید حتما فقط توسط کادر پزشکی انجام شود.
در هر بار تزریق، محل تزریق را بصورت چرخشی عوض کنید. این کار مانع از ایجاد برامدگی یا چاله های پوستی می شود که در اثر تزریق های متوالی روی یک نقطه از پوست پدید می آیند. بهترین ناحیه ها برای تزریق شامل: قسمت جلویی شکم، قسمت بالایی بازو و قسمت جلویی ران می شوند. در صورت تزریق در شکم، انسولین بسیار سریعتر کار خود را آغاز می کند. شما باید همیشه قند خون خود را بطور منظم اندازه گیری کنید.
– چگونه از قلم نُوو رپید فلکس پن استفاده کنیم
نُوو رپید فلکس پن یک قلم از پیش پر شده، با کد رنگی و یکبار مصرف حاوی انسولین اسپارت است.
دستورالعمل های استفاده در این راهنما را به دقت مطالعه کنید. شما باید دقیقا مطابق راهنما از این قلم استفاده کنید. همیشه پیش از تزریق اطمینان حاصل کنید که از قلم درست استفاده می کنید.
– اگر مقدار بیشتری از آنچه باید انسولین تزریق کردید
اگر مقداری بیشتر از حد نیاز انسولین تزریق کردید، ممکن است دچار افت قند خون شوید. قسمت 4، خلاصه عوارض جانبی معمول و جدی را مطالعه کنید.
– اگر فراموش کردید که انسولین خود را تزریق کنید
اگر فراموش کنید که انسولین تجویزی خود را تزریق کنید، قند خون شما ممکن است بیش از حد بالا برود. عوارض دیابت در بخش 4 را مطالعه کنید.
– اگر استفاده از انسولین را متوقف کنید
اگر شما استفاده از انسولین را بدون مشورت با پزشک قطع کنید، این موضوع می تواند منجر به بالا رفتن شدید قند خون و کتو اسیدوسیس شود و شما را دچار عوارض جدی بیماری دیابت کند. عوارض دیابت در بخش 4 را مطالعه کنید.
4- عوارض جانبی احتمالی
مانند همه داروها، این دارو هم عوارض جانبی ناخواسته ای دارد. اگرچه همه ممکن است به این عوارض دچار نشوند.
a. خلاصه عوارض جانبی شایع و جدی
– افت قند خون (هیپوگلیسمیا) یکی از تاثیرات جانبی بسیار شایع است. این عارضه ممکن است بیش از یک دهم شانس بروز داشته باشد.
افت قند خون ممکن است در موارد زیر اتفاق بیفتد:
-اگر شما بیش از حد انسولین تزریق کنید
-اگر بیش از حد، کم غذا بخورید و یا اینکه یک وعده را حذف کنید
-اگر بیش از حد معمول ورزش کنید
-الکل مصرف کنید
نشانه های افت قند خون: عرق سرد، پوست رنگ پریده و خنک، سردرد، ضربان قلب تند، حالت تهوع، احساس گرسنگی شدید، تغییرات موقتی در دید، خواب آلودگی، ضعف و خستگی غیرمعمول، حالات عصبی و لرزش، احساس اضطراب، احساس گیجی و اختلال در تمرکز.
افت قند خون شدید می تواند به بیهوشی منجر شود. اگر افت قند خون شدید و طولانی مدت، درمان نشود، می تواند منجر به آسیب مغزی (موقتی و دائمی) و حتی مرگ شود. در صورت بیهوشی، با تزریق هورمون گلوکاگون توسط یک فرد آموزش دیده، هوشیاری به سرعت باز می گردد. در صورت تزریق گلوکاگون، شما به محض به هوش آمدن به گلوکوز یا غذاهای شیرین نیاز دارید. چنانچه شما به درمان توسط گلوکاگون واکنشی نشان ندهید، لازم است که در بیمارستان تحت درمان قرار گیرید.
کارهایی که لازم است در هنگام افت قند خون انجام دهید
-اگر دچار افت قند خون شدید، قرص گلوکوز یا مواد غذایی با شیرینی بالا (مثل بیسکوییت، شیرینی، آب میوه) بخورید. در صورت امکان قند خون خود را اندازه گیری کرده و به استراحت بپردازید. محض احتیاط، همیشه قرص گلوکوز یا اسنک های شیرین به همراه خود داشته باشید.
-زمانی که نشانه های افت قند خون بهبود پیدا کرد و سطح انسولین به حالت پایدار رسید، درمان انسولین را مطابق معمول ادامه دهید.
-اگر افت قند خون چنان شدیدی را تجربه کردید که منجر به بیهوشی شما شده، اگر احتیاج به تزریق گلوکاگون پیدا کردید، ویا اینکه اگر تعداد دفعات زیادی دچار افت قند خون شدید، با پزشک متخصص صحبت کنید. مقدار و زمان بندی تزریق انسولین، رژیم غذایی، و سطح فعالیت و ورزش شما نیاز به تنظیم مجدد دارد.
به اطرافیان خود درباره اینکه شما به دیابت مبتلا هستید و همینطور در مورد پیامد های آن اطلاع دهید. همینطور در مورد افت قند خون و اینکه ممکن است در نتیجه آن هوشیاری خود را از دست بدهید. به آن ها اطلاع دهید که اگر شما از هوش رفتید، آنها باید شما را به پهلو خوابانده و سپس بی درنگ برای گرفتن کمک پزشکی اقدام کنند و یا با اورژانس تماس بگیرند. در این هنگام آن ها نباید هیچ نوع غذا یا نوشیدنی به شما بخورانند به دلیل این که خطر خفگی وجود دارد.
– واکنش های جدی آلرژیک به نُوو رپید یا یکی از اجزای تشکیل دهنده آن (بنام واکنش آلرژیک جهازی) یکی از عوارض جانبی بسیار نادر است، اما بطور بالقوه می تواند تهدیدی برای جان بیمار باشد. این عوارض ممکن است کمتر از یک مورد در هر 10 هزار نفر اتفاق بیفتد.
در موارد زیر سریعا به پزشک مراجعه کنید:
-اگر نشانه های حساسیت به نقاط دیگر بدن گسترش پیدا کرد
-اگر به صورت ناگهانی احساس ناخوشی کرده و، شروع به عرق کرده و دچار حالت تهوع، تنگی نفس، تپش قلب و سرگیجه شوید.
اگر هر کدام از این نشانه ها در شما اتفاق افتاد سریعا به پزشک مراجعه کنید.
b. لیست سایر عوارض جانبی
-عوارض جانبی غیر معمول
این عوارض کمتر از یک مورد در هر 100 نفر اتفاق می افتند.
-حساسیت: واکنش های حساسیتی (درد، سرخی، ورم، التهاب، خون مردگی، تورم و خارش) ممکن است در محل تزریق اتفاق بیفتد. این علائم معمولا حداکثر یک هفته پس از ادامه مصرف انسولین ناپدید می شوند. اگر علائم باقی ماندند و یا به نقاط دیگر بدن گسترش یافتند، فورا با پزشکتان تماس بگیرید.
-مشکلات بینایی: زمانی که شما برای اولین بار شروع به درمان با انسولین می کنید، ممکن است دید شما با اختلال مواجه شود، ولی این اختلال معمولا موقتی است.
-تغییر فرم محل تزریق (لیپودیستروفی) : بافت چربی زیر پوست در محل تزریق ممکن است جمع شده (لیپوآتروفی) و یا ضخیم شود (لیپوهایپرتروفی). تغییر محل تزریق پس از هر بار تزریق انسولین از بوجود آمدن چنین مشکلاتی جلوگیری می کند. چنانچه شما در محل تزریق شاهد گود شدن و یا ضخیم شدن پوست بودید، این موضوع را با پزشک و یا پرستار خود در میان بگذارید. این حالت ها می توانند تشدید شوند. همچنین در صورت تزریق در این ناحیه ها، جذب انسولین ممکن است دستخوش تغییراتی شود.
-ورم مفاصل: هنگامی که شما شروع به تزریق انسولین می کنید، ذخیره آب اضافی ممکن است به ورم کردن اطراف قوزک پا و دیگر مفصل های بدن منجر شود. این نشانه ها بطور طبیعی خسلس زود از بین می رود. اگر این اتفاق نیفتاد به پزشک خود اطلاع دهید.
-رتیوپاتی دیابتی: (یک بیماری چشمی و از عوارض دیابت است که می تواند منجر به از دست رفتن بینایی فرد بیمار شود). اگر شما رتیوپاتی دیابتی دارید و سرعت بالا رفتن سطح قند خون شما بسیار زیاد است، رتیوپاتی شما بدتر خواهد شد. با پزشک خود در این باره مشورت کنید.
-عوارض جانبی نادر
این عوارض کمتر از یک مورد در هر 1000 نفر اتفاق می افتند.
-نوروپاتی دردناک: (درد ناشی از آسیب عصبی) اگر سرعت بالا رفتن سطح قند خون شما زیاد است، ممکن است درد مرتبط با اعصاب را تجربه کنید. به این عارضه نوروپاتی دردناک حاد گفته می شود و معمولا گذرا است.
-گذارش عوارض جانبی
اگر شما به هر شکلی از عوارض جانبی دچار شدید، به پزشک و یا پرستار خود اطلاع دهید. این مورد همچنین شامل هر گونه عوارض جانبی که در این مطلب ذکر نشده نیز می شود.
c. تاثیرات دیابت
i. قند خون بالا
قند خون بالا در شما اتفاق می افتد اگر:
-انسولین کافی تزریق نکرده باشید
-تزریق انسولین را فراموش کرده و یا بطور کلی قطع کنید
-بصورت متوالی انسولینی کمتر از آنچه نیاز دارید تزریق کنید
-دچار عفونت و یا تب شوید
-بیش از حد معمول غذا بخورید
-کمتر از حد معمول فعالیت داشته باشید
علائم هشدار دهنده قند خون بالا:
علائم هشدار دهنده به تدریج ظاهر می شوند. این علائم شامل: افزایش دفع ادرار، احساس تشنگی، کاهش اشتها، حالت تهوع، احساس کسالت یا خستگی، سرخی و خشکی پوست، خشکی دهان و بوی میوه ای (استون) دهان.
اگر دچار قند خون بالا شدید چه کاری باید انجام دهید:
-اگر شما هر یک از علائم بالا را در خود مشاهده کردید، قند خون خود را اندازه گیری کنید، در صورت امکان ادرار خود را جهت وجود کیتون برسی کنید، و فورا به پزشک مراجعه کنید.
-این علائم همچنین ممکن است نشانه های یک بیماری بسیار جدی تر بنام دیابتیک کتواسیدوسیس (ساخته شدن اسید در خون، به دلیل اینکه بدن سلول های چربی را به جای قند می شکند) باشد. اگر درمان مناسب در این وضعیت انجام نپذیردف میتواند منجر به کمای دیابتی و در نهاست مرگ شود.
5- نحوه نگهداری نُوو رپید
این دارو را دور از دسترس و دید کودکان نگهداری کنید.
از این دارو بعد از تاریخ انقضای آن استفاده نکنید. این تاریخ بر روی برچسب فلکس پن و همچنین بر روی جعبه بعد از عبارت ‘exp’ آورده شده است. تاریخ انقضا به آخرین روز در ماه ذکر شده اشاره دارد. همیشه درپوش فلکس پن را برای محافظت در برابر نور بر روی آن نگه دارید. نُوو رپید باید از قرار گرفتن در مقابل حرارت و نور شدید محافظت شود.
پیش از باز کردن: نُوو رپید فلکس پنی که هنوز استفاده نشده باید در یخچال و در درجه حرارت بین 2 تا 8 درجه سانتی گراد نگهداری شود. از تماس نُوو رپید با مواد یخ زده و منجمد کردن آن خودداری کنید.
در حین استفاده و یا حمل به صورت یدک: نُوو رپید فلکس پنی را که در حال استفاده هستید و یا به عنوان یدکی حمل میکنید را می توان تا 4 هفته در دمای اتاق (زیر 30 درجه سانتی گراد) نگهداری کرد.
هیچ گونه دارویی را از طریق فاضلاب خانگی و یا سیستم دفع زباله خانگی دور نریزید. از داروساز یا کادر پزشکی در مورد دور ریختن داروهایی که استفاده نمی کنید سوال کنید.
6- محتویات بسته و سایر اطلاعات
-نُوو رپید حاوی چه عناصری است
-ماده اصلی فعال انسولین اسپارت است. هر میلی لیتر حاوی 100 واحد انسولین اسپارت است.هر قلم آماده حاوی 300 واحد انسولین اسپارت در 3 میلی لیتر محلول قابل تزریق است.
-دیگر محتویات شامل: گلیسرول، فنول، متاسرزول، زینک کلراید، دی سدیم فسفات دی هیدرات، سدیم کلراید، هیدروکلریک اسید، سدیم هیدروکساید و آب برای تزریق هستند.
دستورالعمل نحوه استفاده از نُوو رپید بصورت محلول قابل تزریق در فلکس پن
دستورالعمل های زیر را پیش از استفاده از فلکس پن به دقت مطالعه کنید. اگر شما دستورات را به دقت انجام ندهید ممکن است انسولین کمتر و یا بیشتری به بدن خود برسانید که این موضوع منجر به بالا رفتن و یا افت قند خون شما خواهد شد.
فلکس پن یک قلم حاوی انسولین از پیش پر شده، با یک صفحه مدور برای انتخاب دوز دارو است. شما می توانید دوز دارو را از 1 تا 60 واحد در اندازه های یک واحدی انتخاب کنید. فلکس پن برای استفاده با نیدل (سوزن) های یکبار مصرف نوا فاین و نوا تویست با طول 8 میلی متر طراحی شده است. برای احتیاط همیشه یک وسیله تزریق انسولین اضافی برای هنگامی که فلکس پن آسیب ببیند یا گم شود به همراه داشته باشید.
ترجمه از :
آژانس داروی اروپا
استفاده از این مطالب تنها
با ذکر نام سایت مجیک بادی مجاز می باشد!
فرزین جباری هیچگونه تائیدی بر تاثیرات مثبت این دارو ها و محصولات ندارد و این مطالب از سایت های خارجی ترجمه شده است. شرکت های سازنده پاسخگوی سوالات ما در مورد دوپینگ تست آن و عوارض بر روی بدن انسان نبوده اند و این مطالب فقط در جهت مطالعه و تحقیق می باشند.

لانتوس LANTUS برای کنترل قند خون در بیماران دیابتی استفاده می شود. دیابت نوع اول در کودکان بیمار و دیابت نوع 2 در بزرگسالان. لانتوس برای درمان کتواسیدوسیس دیابتی توصیه نمی شود.
۲- دوز و نحوه مصرف
۲۰۱- دستورالعمل های مصرف مهم
– از لانتوس بصورت تزریق زیرپوستی و یک بار در روز در زمان دلخواه استفاده کنید اما هر روز در همان زمان مصرف کنید.
– پیش از شروع مصرف لانتوس، بیماران باید برای استفاده صحیح آموزش دیده و با تکنیک های تزریق آشنا شوند.
– بیماران باید از دستورالعمل های مصرف صحیح لانتوس پیروی کنند.
– از لانتوس بصورت تزریق زیرپوستی در ناحیه شکم، ران و دلتوئید استفاده کنید، و ناحیه تزریق بعدی را بصورت چرخشی انتخاب کنید تا دو تزریق پشت سرهم در یک نقطه نباشد.
– پیش از مصرف، شکل ظاهری محلول را از نظر وجود ذرات معلق و رنگ بررسی کنید، تنها در صورتی که محلول شفاف و بی رنگ بود و ذرات معلقی مشاهده نشد، استفاده کنید.
– از قلم های آماده سولواستار و سرنگ های لانتوس استفاده نشده (باز نشده) در یخچال نگهداری کنید.
– از این محصول برای استفاده در پمپ انسولین یا تزریق وریدی استفاده نکنید
– از رقیق کردن یا ترکیب لانتوس با انسولین یا دیگر مواد جدا خودداری کنید
– قلم از پیش پر شده سولو استار برای استفاده انفرادی بیمار است.
۲۰۲- دستورالعمل دوز عمومی
– برای هر شخص باید با توجه به نیازهای متابولیک فردی، نتایج نظارت بر میزان قند خون و هدفی که برای کنترل قند خون تعیین کرده است، مقدار دوز مشخصی از لانتوس تعیین و تنها برای آن شخص تجویز شود.
– مقدار دوز مصرفی ممکن است به دلایلی از قبیل میزان فعالیت فیزیکی، تغییرات در الگوی تغذیه (بعنوان مثال مصرف غذاهای پرکالری یا تغییر در زمان وعده های غذا )، هنگام بیماری های حاد یا تغییرات در کلیه ها یا عملکرد کبد، نیاز به تنظیم مجدد داشته باشد. تغییر دوز باید تحت نظارت پزشک و نظارت مناسب بر روی میزان قند خون صورت پذیرد.
۲۰۳- شروع درمان با لانتوس
دیابت نوع ۱
– در بیماران با دیابت نوع 1، لانتوس باید بطور پیوسته با انسولین با تاثیر سریع استفاده شود. دوز پیشنهادی لانتوس در بیماران با دیابت نوع اول برای شروع، یک سوم کل نیاز روزانه به انسولین است. برای تامین باقی نیاز بدن به انسولین در روز باید از انسولین با تاثیر فوری استفاده کرد.
دیابت نوع ۲
– دوز مناسب لانتوس برای شروع در بیماران مبتلا به دیابت نوع دوم که تا کنون توسط انسولین تحت درمان قرار نگرفته اند 0.2 واحد به ازای هر کیلو و یا حداکثر 10 واحد، یک بار در روز است. در هنگام درمان با لانتوس ممکن است دوز و زمان مصرف داروهای خوراکی ضد دیابت احتیاج به تنظیم مجدد داشته باشد.
۲۰۴- تغییر از درمان های مبتنی بر انسولین به درمان لانتوس
– اگر بیماری قصد جایگزینی لانتوس را با تزریق توجیو 300 واحدی یکبار در روز داشته باشد، دوز پیشنهادی لانتوس برای شروع 80 درصد از دوز مصرفی توجیو است که دیگر نباید مصرف شود. این کاهش دوز احتمال وقوع افت قند خون را کاهش می دهد.
– اگر بیمار قصد جایگزینی یک رژیم غذایی بهمراه تزریق انسولین بلند مدت یا میان مدت با یک رژیم غذایی بهمراه لانتوس را داشته باشد، تغییر در مقدار دوز انسولین پایه، مقدار و زمان استفاده از انسولین با تاثیر سریع و دوز هرنوع داروی خوراکی مصرفی باید مورد برسی و تنظیم مجدد قرار گیرد.
– اگر بیمار قصد جایگزینی تزریق یک بار در روز انسولین ان پی اچ با تزریق یک بار در روز لانتوس را داشته باشد، مقدار دوز لانتوس مشابه مقدار دوز ان پی اچ است که دیگر مصرف نمی شود.
– اگر بیمار قصد جایگزینی تزریق دوبار در روز انسولین ان پی اچ با تزریق یک بار در روز لانتوس را داشته باشد، مقدار دوز پیشنهادی برای شروع مصرف شامل 80 درصد از مجموع دوز ان پی اچ در روز است که دیگر مصرف نمی شود. این کاهش دوز احتمال وقوع افت قند خون را کاهش می دهد.
۳- شکل مصرف
تزریق: 100 واحد در میلی لیتر انسولین گلارجین. لانتوس در دو شکل موجود است:
– آمپول 10 میلی لیتری
– قلم آماده مصرف سولواستار 3 میلی لیتری
۴- موارد منع مصرف
لانتوس در موارد زیر منع مصرف دارد:
– هنگام وقوع افت قند خون شدید
– در بیماران با سابقه حساسیت به لانتوس و یا اجزای دیگر آن
۵- جوانب احتیاط و هشدارها
۵۰۱- هرگز از قلم آماده لانتوس سولواستار، سرنگ و یا نیدل بصورت مشترک استفاده نکنید
هرگز نباید از قلم آماده سولواستار بطور مشترک استفاده شود، حتی اگر سوزن سرنگ آن تعویض شود. استفاده مشترک باعث می شود ریسک انتقال عوامل بیماری زا افزایش پیدا کند.
۵۰۲- افزایش یا افت قند خون با تغییر در رژیم انسولین
تغییر در شدت مصرف، سازنده محصول، نوع و یا روش مصرف انسولین ممکن است در کنترل میزان قند خون اختلال ایجاد کرده و زمینه را برای افت ناگهانی قند خون و یا افزایش میزان قند خون و عوارض آن مهیا کند. این تغییرات باید تحت احتیاط و مراقبت های پزشکی انجام پذیرد و همچنین دفعات اندازه گیری میزان قند خون نیز باید افزایش پیدا کند. در بیماران دیابتی نوع دوم، تنظیم مجدد تمامی داروهای خوراکی و محصولات ضد دیابتی نیز مورد نیاز است.
۵۰۳- افت قند خون
افت قند خون شایع ترین واکنش نامطلوب در ارتباط با مصرف انسولین است که شامل لانتوس نیز می شود. افت قند خون شدید می تواند باعث حمله های ناگهانی شود که ممکن است حتی جان بیمار را با مخاطره مواجه کند و یا باعث عوارض جدی شود. افت قند خون توانایی تمرکز را مختل کرده و زمان واکنش را افزایش می دهد. این اتفاق ممکن است خود فرد یا اطرافیان وی را در موقعیت هایی که نیاز به تمرکز دارند در خطر جدی قرار دهد ( مانند رانندگی یا کار با ماشین آلات). افت قند خون می تواند بصورت ناگهانی اتفاق بیفتد و نشانه های آن از فردی به فرد دیگر و حتی در همان فرد و در دفعات بعدی متفاوت است. نشانه های افت قند خون ممکن است در بیماران با سابقه طولانی دیابت، بیمارانی که از داروهای مختل کننده سیستم عصبی استفاده می کنند و یا بیمارانی که سابقه بازگشت افت قند خون دارند، بصورت خاموش باشند و بیمار از این اتفاق مطلع نشود.
عوامل خطر در افت قند خون
خطر افت قند خون پس از تزریق انسولین و از جمله لانتوس به عوامل مختلفی از جمله طول مدت زمان تاثیرگذاری انسولین بستگی دارد. بطور کلی این خطر زمانی بالا می رود که تاثیر پایین آوردندگی قند خون توسط انسولین در حداکثر مقدار خود باشد. مانند سایر انسولین های آماده برای تزریق، تاثیر پایین آورندگی قند خون لانتوس ممکن است در افراد مختلف و در زمان های مختلفی که فرد از آن استفاده می کند، بسته به شرایط مختلف، متفاوت باشد. شرایطی مانند ناحیه تزریق و همینطور دما و گردش خون در این ناحیه می توانند بر روی اثربخشی انسولین اثرگذار باشند. عوامل دیگری که ممکن است ریسک افت قند خون را افزایش دهند شامل تغییر در الگوی تغذیه، تغییر در سطح فعالیت فیزیکی و تغییر در داروها و روش های کمکی در مهار دیابت می شود. بیماران دارای اختلال کلیه یا کبد از ریسک بالاتری برای افت قند خون برخوردارند.
روش های پیشگیری و مقابله با افت قند خون
بیماران و اطرافیان آن ها را باید برای تشخیص و مدیریت افت قند خونی که در پی تزریق انسولین اتفاق می افتد آموزش داد. نظارت فرد بر روی سطح قند خون خود در طول روز نقش اساسی در جلوگیری و مدیریت افت قند خون بازی می کند. بیمارانی که دارای ریسک بالاتری هستند و همینطور آن هایی که سطح هوشیاری و تمرکز خود را در هنگام افت قند از دست می دهند لازم است تعداد دفعات اندازه گیری قند خون خود را در طول روز افزایش دهند.
تاثیر بلند مدت لانتوس ممکن است بازیابی و بازگشت حالت طبیعی در هنگام افت قند خون را با تاخیر مواجه کند.
۵۰۴- اشتباهات دارویی
استفاده اشتباه در بین محصولات انسولینی، بویژه اشتباه بین انسولین با تاثیر بلند مدت و انسولین با تاثیر سریع در مواردی مشاهده شده است. برای جلوگیری از چنین اشتباهاتی بین لانتوس و دیگر اشکال انسولین، بیمار باید آموزش ببیند که همیشه پیش از تزریق برچسب انسولین را مطالعه کند.
۵۰۵- واکنش های آلرژیک و حساسیت شدید
آلرژی بسیار شدید که می تواند تهدیدی برای جان فرد باشد، مانند آنفلاکسیس، می تواند در هنگام تزریق محصولات انسولینی از جمله لانتوس اتفاق بیفتد. اگر واکنش های شدید حساسیتی اتفاق افتاد، مصرف لانتوس را قطع کرده و به درمان و نظارت بر روی نشانه های حساسیتی تا رفع آن ها ادامه دهید. لانتوس در بیمارانی که به انسولین گلارگین یا دیگر مواد موثره در آن حساسیت داشته باشند میتواند منجر به واکنش حساسیتی شود.
۵۰۶- هیپوکالمیا یا کاهش غیرطبیعی سطح پتاسیم خون
تمامی محصولات انسولینی، از جمله لانتوس، می توانند سبب مهاجرت پتاسیم از محیط خارج سلولی به محیط درون سلولی شوند که این اتفاق می تواند به هیپوکالیما منتج شود. درمان نکردن هیپوکالیما ممکن است به ناتوانی تنفسی، بی نظمی بطنی و حتی مرگ منتهی شود. لازم است سطح پتاسیم در بیمارانی که ریسک ابتلا به هیپوکالیما دارند مورد نظارت قرار گیرد. (بیمارانی که داروهای پایین آورنده پتاسیم استفاده می کنند و همچنین بیمارانی که تحت درمان های حساس به تجمع پتاسیم قرار دارند)
۵۰۷- انباشت مایعات و نارسایی قلبی با مصرف پیوسته آگونیست های گاما PPAR
آگونیست های گاما PPAR با توجه به دوز مصرفی بویژه زمانی که با انسولین همراه شوند می توانند سبب انباشت مایعات شوند. این موضوع می تواند منجر به نارسایی قلبی شده و یا نارسایی پیشین را تشدید کند. بیمارانی که تحت درمان انسولین و از جمله لانتوس قرار دارند و آگونیست گاما PPAR نیز مصرف میکنند باید برای تشخیص نشانه ها و علائم نارسایی قلبی تحت معاینه قرار گیرند. اگر نارسایی قلبی پیشرفت کرد، باید با توجه به استاندارد های درمان وضعیت بیمار کنترل شود که این موضوع ممکن است شامل قطع مصرف و یا تغییر دوز مصرفی آگونیست گاما PPAR شود.
۶- عوارض جانبی و واکنش های مضر
در بخش های پیشین 3 مورد از واکنش های مضر در هنگام مصرف لانتوس را بررسی کردیم:
– هیپوگلیسمیا یا افت قند خون
– حساسیت و آلرژی شدید
– هیپوکالمیا یا پایین آمدن غیرطبیعی سطح پتاسیم خون
۶۰۱- ورم پیرامونی
برخی از بیمارانی که از لانتوس استفاده کرده اند نوعی ورم و انباشت سدیم را تجربه کردند. این مورد بخصوص در مورد افرادی رخ می دهد که در گذشته کنترل سوخت و ساز ضعیفی داشته اند که با انسولین تراپی متحول شده است.
۶۰۲- ناهنجاری های پوستی
تزریق لانتوس و عموما انسولین بصورت زیرپوستی ممکن است باعث لیپوتروفی (ایجاد گودی در پوست) و یا لیپوهایپرتروفی (بزرگ شدن یا تغییر ضخامت بافت) شود.
۶۰۳- شروع کار با انسولین و شدت کنترل گلوکوز
بهبود های شدید و سریع در کنترل گلوکوز با مواردی از جمله حالت معکوس و گذرا در عیوب انکساری چشم، بدتر شدن رتیوپاتی دیابتی و نوروپاتی جانبی دردناک و حاد ارتباط دارد. با این حال کنترل دراز مدت گلوکوز، ریسک رتیوپاتی و نوروپاتی دیابتی را کاهش می دهد.
۶۰۴- افزایش وزن
در هنگام استفاده از لانتوس و برخی انواع انسولین ممکن است افزایش وزن اتفاق بیفتد که این موضوع با تاثیر آنابولیک انسولین و کاهش قند پیشابی ارتباط دارد.
۶۰۵- واکنش آلرژیک در محل تزریق
بیمارانی که از لانتوس استفاده می کنند، مانند سایر اشکال انسولین، ممکن است واکنش هایی را در محل تزریق احساس کنند. این واکنش ها شامل قرمزی، درد، خارش، سوزش، ورم و التهاب می شود. در مطالعات بالینی که بر روی بیماران بزرگسال انجام گرفته، بیمارانی که از درمان مبتنی بر لانتوس استفاده می کردند از احتمال بالاتری برای ابتلا به درد در محل تزریق نسبت به بیمارانی که از انسولین ان پی اچ استفاده می کردند برخوردار بودند. در این مورد، درد در محل تزریق باعث قطع درمان نشده بود.
۶۰۶- آلرژی سیستمی
آلرژی های عمومی و شدید در هنگام مصرف لانتوس و دیگر انسولین ها ممکن است حتی فرد را بخطر بیندازند. این آلرژی ها شامل: آنافیلاکسیس، حساسیت پوستی عمومی، آنژیودما، اسپاسم نایچه، فشار خون پایی و شوک عصبی می شوند.
۷-اختلالات دارویی
داروهایی که ممکن است ریسک افت قند خون را بالا ببرند:
مواد ضد دیابت، بازدارنده های ACE، عوامل مسدود کننده گیرنده آنژیوتنزین2، دیزوپیرامید، فیبرات ها، فلوکستین، بازدارنده های اکسیداز مونوآمین، پنتوکسیفیلین، پرامیلینتید، پروپوکسیفین، سالیسیلات، سوماتوستاتین، و آنتی بیوتیک های سولفونامید. در مواردی که مصرف لانتوس با این دارو ها همزمان است، تغییر دوز و کنترل و نظارت بیشتر بر روی سطح گلوکوز مورد نیاز است.
داروهایی که ممکن است تاثیر کنترل قند خون لانتوس را کاهش دهند:
آنتی سایکوتیک های غیر معمول مانند اولانزاپین و کلوزاپین، کورتیکواستروییدها، دانازول، دیورتیک ها، استروژن ها، گلوکاگون، ایزونیازید، نیاسین، داروهای ضد بارداری خوراکی، فنوتیازین، پروژستوژن ها (در دارو های ضد بارداری خوراکی موجود هستند)، بازدارنده های پروتئاز، سوماتروپین، عوامل سیمپاتومیمتیک (مانند آلبوترول، اپی نفرین، تربوتالین)، و هورمون های تیروئید. در مواردی که مصرف لانتوس با این دارو ها همزمان است، تغییر دوز و کنترل و نظارت بیشتر بر روی سطح گلوکوز مورد نیاز است.
داروهایی که ممکن است تاثیر کنترل قند خون لانتوس را کاهش یا افزایش دهند:
الکل، بازدارنده های بتا، کلونیدین، و نمک های لیتیم. پنتامیدین نیز گاهی ممکن است باعث افت قند خون شود و گاهی باعث افزایش قند خون. در مواردی که مصرف لانتوس با این دارو ها همزمان است، تغییر دوز و کنترل و نظارت بیشتر بر روی سطح گلوکوز مورد نیاز است.
داروهایی که علائم و نشانه های افت قند خون را مختل می کنند:
بازدارنده های بتا، کلونیدین، گوانیتیدین، و رزرپین. در مواردی که مصرف لانتوس با این دارو ها همزمان است، کنترل و نظارت بیشتر بر روی سطح گلوکوز مورد نیاز است.
۸- استفاده در بین گروه های خاص:
۸۰۱- حاملگی
تحقیقات کنترل شده بالینی مهمی درباره استفاده از لانتوس در بین زنان برادار وجود ندارد. و به دلیل اینکه تحقیقات بر روی زاد ولد در حیوانات همیشه نتایج مشابهی را در بین انسان ها در پی ندارد، لانتوس در زمان حاملگی باید تنها زمانی مورد استفاده قرار گیرد که فواید مشخص شده آن خطرات احتمالی بر روی جنین را توجیه کند.
تمامی حاملگی ها دارای پس زمینه ای از خطرات احتمالی در هنگام تولد هستند. این خطرات در بیماران مبتلا به قند خون بالا بیشتر هستند و کنترل مناسب سوخت و ساز کاهش می یابند. برای بیماران دیابتی و یا دارای سابقه دیابت دوران بارداری ضروری است که سوخت و ساز خود را پیش از لقاح و در زمان حاملگی به خوبی کنترل کنند. در بیماران دیابتی یا با سابقه دیابت بارداری ممکن است نیازمندی به انسولین در سه ماهه اول بارداری کاهش پیدا کند، در سه ماهه دوم بطور کلی کاهش پیدا کند و پس از زایمان بسرعت افت کند. نظارت و کنترل دقیق گلوگوز در چنین بیمارانی ضروری است. بنابراین زنان بیماری که در حال مصرف لانتوس هستند باید پزشک خود را از حاملگی و یا قصد حاملگی در آینده نزدیک مطلع کنند.
۸۰۲- مادران شیرده
انسولین داخلی بدن از طریق شیر مادر منتقل می شود؛ مشخص نیست که آیا انسولین گلارجین نیز به شیر مادر راه می یابد یا خیر. بخاطر اینکه بسیاری از داروها از جمله انسولین انسانی به شیر مادر راه می یابند، زنان شیردهی که از لانتوس استفاده می کنند باید دقت بیشتری در این موضوع داشته باشند. منعی در مورد استفاده از لانتوس در زمان شیردهی وجود ندارد اما مادران دیابتی که درحال شیردهی نیز هستند ممکن است به تنظیم مجدد دوز لانتوس نیاز داشته باشند.
۸۰۳- امراض کودکان
سلامت، ایمنی و تاثیر لانتوس در بیماران کودک (سن 6 تا 15 سال) با دیابت نوع اول ثابت شده است. بی خطری و تاثیر لانتوس در بیماران کودک زیر 6 سال با دیابت نوع اول و بیماران کودک با دیابت نوع دوم هنوز ثابت نشده است.
دوز پیشنهادی برای جایگزینی لانتوس در بیماران کودک 6 تا 15 سال با دیابت نوع اول دقیقا مانند موارد شرح داده شده برای بزرگسالان در بخش های پیشین است. به مانند بزرگسالان، دوز لانتوس برای کودکان بیمار 6 تا 15 سال مبتلا به دیابت نوع اول، باید با توجه به نیازهای متابولیک و دفعات نظارت بر روی سطح گلوکوز، برای هر فرد جداگانه تنظیم و تجویز شود.
در آزمایش های بالینی، کودکان بیمار 6 تا 15 سال مبتلا به دیابت نوع اول، احتمال وقوع بالاتری برای افت قند خون شدید نشانه دار از خود در برابر بزرگسالان با دیابت نوع اول نشان دادند.
۸۰۳- بیماران مسن
در مورد استفاده از لانتوس در بیماران مسن بعضی جوانب احتیاطی مورد نیاز است. در بیماران مسن دیابتی، دوز شروع، مقدار افزایشی و دوز نگهداری باید با احتیاط انتخاب شوند تا از واکنش های شدید افت قند خون جلوگیری شود. افت قند خون در افراد مسن معمولا با تشخیص دشوارتری مواجه است.
۸۰۵- نارسایی کبد
تاثیر نارسایی کبد بر روی فعالیت لانتوس در بدن هنوز مورد مطالعه قرار نگرفته است. تنظیم دوز و نظارت بیشتر بر روی گلوکوز در بیماران دیابتی با نارسایی کبد ضروری است.
۸۰۶- نارسایی کلیه
تاثیر نارسایی کلیه بر روی فعالیت لانتوس در بدن هنوز مورد مطالعه قرار نگرفته است. بعضی مطالعات بر روی انسولین انسانی نشان داده است که در هنگام نارسایی و عدم کارکرد کلیه، سطح انسولین در گردش در بدن بیماران افزایش پیدا می کند. تنظیم دوز و نظارت بیشتر بر روی گلوکوز در بیماران دیابتی با نارسایی کلیه ضروری است.
۸۰۷- چاقی
در آزمایش های کنترل شده بالینی و تجزیه و تحلیل زیر گروه ها بر اساس شاخص توده بدنی، تفاوتی بین لانتوس و انسولین ان پی اچ از نظر سلامت و تاثیرگذاری یافت نشده است.
۹- اوردوز
تزریق زیاد از حد انسولین ممکن است باعث هیپوگلیسمیا (افت قند خون) و یا هیپوکالمیا (پایین آمدن غیرعادی سطح پتاسیم خون) شود. درجات ملایم و خفیف افت قند خون می تواند از طریق کربوهیدرات های خوراکی برطرف گردد. تنظیم دوز دارو، تغذیه و فعالیت بدنی نیز ممکن است مورد نیاز باشد.
در مورد افت قند خون بسیار شدید که با کما، حمله ناگهانی و یا اختلالات عصبی همراه می شود، ممکن است درمان با تزریق زیرپوستی یا درون عضله ای گلوکاگون و یا تزریق وریدی گلوکوز غلیظ انجام گیرد. پس از بهبود علائم ظاهری و ریکاوری از حالت افت شدید قند خون، ادامه معاینات و احتمالا کربوهیدرات خوراکی برای جلوگیری از بازگشت هیپوگلیسمیا ممکن است مورد نیاز باشد. هیپوکالمیا (پایین آمدن غیرعادی سطح پتاسیم خون) نیز باید با روش های صحیح درمان شود.
منبع : ترجمه از سایت LANTUS
کپی برداری تنها با ذکر نام و لینک سایت مجیک بادی مجاز است.
فرزین جباری هیچگونه تائیدی بر تاثیرات مثبت این دارو ها و محصولات ندارد و این مطالب از سایت های خارجی ترجمه شده است. شرکت های سازنده پاسخگوی سوالات ما در مورد دوپینگ تست آن و عوارض بر روی بدن انسان نبوده اند و این مطالب فقط در جهت مطالعه و تحقیق می باشند.

دیابت یا بیماری قند یک اختلال سوخت و سازی (متابولیک) در بدن است. در این بیماری توانایی تولید هورمون انسولین در بدن از بین میرود و یا بدن در برابر انسولین مقاوم شده و بنابراین انسولین تولیدی نمیتواند عملکرد طبیعی خود را انجام دهد. نقش اصلی انسولین پایین آوردن قند خون توسط سازوکارهای مختلف است. دیابت دو نوع اصلی دارد. در دیابت نوع یک، تخریب سلولهای بتا در پانکراس منجر به نقص تولید انسولین میشود و در نوع دو، مقاومت پیش رونده بدن به انسولین وجود دارد که در نهایت ممکن است به تخریب سلولهای بتای پانکراس و نقص کامل تولید انسولین منجر شود. در دیابت نوع دو مشخص است که عوامل ژنتیکی، چاقی و کمتحرکی نقش مهمی در ابتلای فرد دارند.
در دیابت، سرعت و توانایی بدن در استفاده و سوخت و ساز کامل گلوکز کاهش مییابد از اینرو میزان قند خون افزایش یافته که بهآن هایپرگلیسمی میگویند. وقتی این افزایش قند در دراز مدت در بدن وجود داشته باشد، سبب تخریب رگهای بسیار ریز در بدن میشود که میتواند اعضای مختلف بدن همچون کلیه، چشم و اعصاب را درگیر کند. همچنین دیابت با افزایش ریسک بیماریهای قلبی عروقی ارتباط مستقیمی دارد؛ لذا غربالگری و تشخیص زودرس این بیماری در افراد با ریسک بالا میتواند در پیشگیری از این عوارض مؤثر باشد. تشخیص و همچنین غربالگری دیابت با انجام آزمایش قند خون میسر است.
انواع دیابت
دیابت نوع یک
- دیابت ناشی از واکنش ایمنی
- دیابت ایدیوپاتیک
دیابت نوع دو
دیابت بارداری
انواع دیگر:
- نواقص ژنتیکی سلولهای بتا
- اختلال ژنتیکی عملکرد انسولین
- بیماریهای پانکراس برونریز
- اختلالات غدد درونریز
- دیابت در اثر داروها یا مواد شیمیایی
انواع نادر
- عفونتها
- انواع ناشی از ایمنی نادر
- سایر سندرمهای ژنتیکی
علائم و نشانهها
در مراحل ابتدایی ممکن است دیابت بدون علامت باشد. بسیاری از بیماران به طور اتفاقی در یک آزمایش یا در حین غربالگری شناسایی میشوند. با بالاتر رفتن قند خون، علائم دیابت آشکارتر میشوند. پرادراری، پرنوشی، پرخوری، کاهش وزن با وجود اشتهای زیاد، خستگی و تاری دید از علایم اولیه شایع دیابت است. بسیاری از بیماران در هنگام تشخیص بیماری چندین سال دیابت داشتهاند و حتی دچار عوارض دیابت شدهاند. در کودکان دچار دیابت نوع یک علایم معمولاً ناگهانی بارز میشوند، این افراد معمولاً قبلاً سالم بوده و چاق نبودهاند. در بزرگسالان این علایم معمولاً تدریجیتر بارز میشوند. عارضه کتواسیدوز میتواند به عنوان علامت شروع کننده بیماری هم در دیابت نوع یک بارز شود. در دیابت نوع دو معمولاً فرد تا سالها بدون علامت است. علایم معمولاً خفیف هستند و به طور تدریجی بدتر میشوند. در نهایت فرد دچار خستگی مفرط و تاری دید شده و ممکن است دچار دهیدراتاسیون شود. در این بیماران عارضه کتواسیدوز به علت تولید انسولین اندک کمتر دیده میشود. با این حال قند خون میتواند به مقادیر بسیار بالایی افزایش یابد و فرد دچار عارضه شوک هایپراوسمولار شود.
نتیجه یک مطالعه نشان میدهد که استرس و افسردگی، احتمال سکته مغزی و مرگ ناشی از بیماریهای قلبی عروقی را در بیماران مبتلا به دیابت بیش از دو برابر افزایش میدهد.
عوارض
حاد
- کتواسیدوز دیابتی: این عارضه با سه مشخصه بیوشیمیایی کتوز، اسیدوز و هایپرگلیسمی متمایز میشود. کتواسیدوز دیابتی میتواند به عنوان علامت اولیه در دیابت نوع یک بارز شود ولی معمولاً در بیماران تشخیص داده شده دیابت در موقعیتهایی که میزان انسولین خون کمتر از نیاز بدن است ایجاد میشود، همچون فراموش کردن دوز انسولین و یا افزایش ناکافی دوز انسولین در وضعیتهای استرس همچون بیماری و جراحی. کتواسیدوز دیابتی با علایم تنفس کاسمال، نفس با بوی کتون، تهوع و استفراغ، دهیدراتاسیون و درد شکم و یا کاهش سطح هوشیاری خود را نشان میدهد. درمان این وضعیت درمانی تخصصی است که معمولاً نیاز به بستری اورژانس در بخش مراقبتهای ویژه دارد. رکن اصلی درمان هیدراتاسیون و کنترل قند و اسیدوز است.
- سندرم هایپراسمولار هیپرگلیسمیک که قبلاً شوک یا کومای هایپراوسمولار نامیده میشد: مشخصه اصلی این عارضه هایپراوسمولاریتی خون است. این وضعیت شباهتهایی با کتواسیدوز دیابتی دارد با این تفاوت که وجود انسولین مانع از ایجاد کتونها و اسیدوز شدید میشود. در این وضعیت هایپرگلایسمی میتواند بسیار شدید و گاه بالای ۱۰۰۰ میلیگرم در دسیلیتر باشد. این وضعیت معمولاً در بیماران دیابت نوع دو دیده میشود، و معمولاً با وجود مقادیر بالای قند و نبود کتوز قابل توجه در حضور سایر علایم بالینی تشخیص داده میشود. در این بیماران دهیدراتاسیون شدیدتر است و متناسب با افزایش اوسمولاریته پلاسما سطح هوشیاری کاهش پیدا میکند. در این عارضه علایم عصبی شامل تشنج و وضعیتی شبیه سکته مغزی مشاهده میشود که با تصحیح اوسمولاریتی بهبود مییابد. درمان این وضعیت مرگبار باید تهاجمی باشد و شامل تجویز مایعات و انسولین است.
- هیپوگلیسمی یا افت گلوکز خون: افت قند به مقادیر کمتر از مقادیر طبیعی (۳٫۳ میلی مول در لیتر) که در واقع عارضه ناشی از داروهای کاهش دهنده قند خون است. این عارضه میتواند در پی افزایش مصرف گلوکز در موقعیتهایی همچون ورزش زیاده از حد، کمبود دریافت غذایی و یا مصرف مشروبات الکلی ایجاد شود، این وضعیت میتواند شدید باشد و به کما یا تشنج منجر شود. وجود احتمال بروز این عارضه پایین آوردن انتظارات درمانی برای کنترل گلوکز خون را الزامی میکند. همچنین بروز آن باعث ایجاد ترس در بیمار نسبت به تکرار عارضه و بیتوجهی به کنترل قند میشود؛ لذا در درمان دیابت توجه جدی میشود که از این عارضه پیشگیری شود. در صورت بروز درمان بسته به شدت علایم میتواند با مصرف خوراکی یا تزریقی قند و انجام اقدامات تشخیصی و تعیین قند خون صورت گیرد.
مزمن
عوارض دیابت بطور عمده به دو دسته تقسیم میشود:
عوارض میکروواسکولار
شامل رتینوپاتی (نابینایی)، نفروپاتی (آسیبهای گلومرول و دفع آلبومین) و نوروپاتی (کاهش یا ازدست دادن حس درد) است.
- نفروپاتی دیابتی و بیماریهای کلیه: بیماریهای کلیه از یافتههای شایع در دیابتیها است. حدود نیمی از بیماران دیابتی در طول عمر خود علایم صدمه کلیوی را نشان میدهند. بیماری کلیه عارضه جدی است که میتواند منجر با کاهش طول و کیفیت عمر شود. نفروپاتی دیابتی شایعترین عارضه کلیوی دیابت است. نفروپاتی دیابتی به افزایش پیشرونده دفع پروتئین از ادرار (پروتئینوری) گفته میشود که در بیماران مزمن دیابتی دیده شده و منجر به کاهش عملکرد کلیه و در نهایت نارسایی کلیه میشود. عوامل خطر نفروپاتی دیابتی عبارت است از: طول مدت ابتلا به دیابت، کنترل قند ضعیف، فشار خون بالا، جنسیت مذکر، چاقی و مصرف سیگار. نفروپاتی مراحلی دارد که برای غربالگری، تشخیص و تعیین پروگنوز بیماری کاربرد دارد. در ابتدا بیماران دیابتی دفع طبیعی آلبومین دارند. در مراحل اولیه بروز نفروپاتی دفع پروتئین آلبومین در مقادیر اندک (میکروآلبومینوری) از ادرار ایجاد میشود. میزان دفع به تدریج افزایش مییابد تا در طی پیشرفت نفروپاتی به دفع واضح پروتئین از ادرار منجر شود. عبور از هر یک از این مراحل حدود پنج سال به طول میانجامد. در اواخر این روند سرعت افت عملکرد کلیه افزایش مییابد و لذا نارسایی کلیه در مراحل آخر بیماری آشکار میشود.
علاوه بر نفروپاتی دیابتی، این بیماران ممکن است سایر بیماریهای کلیه همچون نفروپاتی ناشی از فشار خون و نفروپاتی ایسکمیک را دچار شوند. این بیماریها به طور مستقل یا همزمان با نفروپاتی دیابتی اتفاق میافتند. بعضی مطالعات مطرح کردهاند که در نیمی از بیماران دیابتی دچار نارسایی کلیوی آلبومینوری وجود ندارد. این مسئله اهمیت توجه به سایر ارزیابیهای عملکرد کلیه علاوه بر آلبومین ادرار را مطرح میکند.
- رتینوپاتی دیابتی: دیابت میتواند باعث نابینایی شود، رتینوپاتی دیابتی شایعترین علت موارد جدید نابینایی در افراد مسن رتینوپاتی دیابتی است. کاهش بینایی همچنین با عوارض دیگری شامل افتادن، شکستگی استخوان ران و افزایش چهار برابر مرگ و میر همراه است. به طور کلی رتینوپاتی دیابتی به سه شکل دیده میشود: ۱-آدم ماکولا (نشت عروقی منتشر و یا موضعی در ماکولا) ۲-تجمع پیشرونده عروقی (میکروآنوریسم، خونریزیهای داخل شبکیه، خمیدگی عروقی، مالفورماسیونهای عروقی (رتینوپاتی دیابتی غیر پرولیفراتیو) و ۳-انسداد شریانی شبکیه در مراحل آخر.
- نوروپاتی دیابتی: بیماران دیابتی ممکن است دچار طیف گستردهای از اختلالات چندگانه اعصاب شوند که انواع اعصاب مختلف حسی و حرکتی را میتواند درگیر کند. این عارضه معمولاً طی ۱۰ سال از بروز بیماری در ۴۰ تا ۵۰ درصد از دیابتیها مشاهده میشود. افراد مبتلا شده به دیابت نوع یک تا پنج سال پس از بروز بیماری ممکن است دچار نوروپاتی نشوند اما در دیابت نوع دو ممکن است این عوارض از همان ابتدا وجود داشته باشند. فاکتورهای خطری که ریسک بروز نوروپاتی را در دیابتیها افزایش میدهند عبارتند از: افزایش میزان قند خون، افزایش تریگلیسیرید خون، شاخص توده بدنی بالا، مصرف سیگار و فشار خون بالا. زخم پای دیابتی تا حدود زیادی وابسته به نقص حسی ناشی از نوروپاتی دیابتی است که خود عارضه جدی است و میتواند منجر به قطع عضو شود. از مشکلات دیگر در نوروپاتی دیابتی دردهای نوروپاتیک است که ناشی از اختلال در اعصاب سمپاتیک است و میتواند مشکلات بسیاری برای بیمار و درمانگر ایجاد کند که شامل انواع پلی نوروپاتی یا مونونوروپاتی میباشد. از پلی نوروپاتیها میتوان به پلی نوروپاتی دیستال متقارن، پلی رادیکولوپاتی اشاره کرد. تشخیص زودرس نوروپاتی اهمیت زیادی در پیشگیری از عارضههای آن دارد.
عوارض ماکروسکولار
بیماران دیابتی از افزایش قابل توجه ریسک ابتلا به بیماریهای قلبی عروقی آترواسکلروزی رنج میبرند. این شامل سکته مغزی، بیماری عروق کرونر و بیماریهای عروق محیطی است. ریسک این بیماریها در هر دو نوع اصلی دیابت و حتی در سنین پایین افزایش یافته است. مشخص شده است که در افراد دیابتی جوان ریسک بروز سکته زودرس بیشتر از افراد سالم است.
- بیماری عروق کرونر: علت اصلی مرگ و میر در بیماران دیابتی بیماریهای قلبی است. ۶۵ تا ۸۰ درصد از دیابتیها در اثر بیماریهای قلبی میمیرند. بیماران دیابتی در ریسک بالاتری از بیماریهای قلبی هستند و این مشکلات در سنین پایینتری ایجاد میشود. بیماران دیابتی همچنین ریسک بالاتر ابتلا به ایسکمی قلبی ساکت دارند و یک سوم از سکتههای قلبی در این بیماران بدون علایم شناخته شده سکته اتفاق میافتد.
- سکته مغزی: دیابت یکی از ریسک فاکتورهای قابل تغییر مهم در اولین سکته ایسکمی مغزی است. دیابت ریسک سکته مغزی را در مردان ۲–۳ برابر و در زنان ۲–۵ برابر افزایش میدهد. دیابت همچنین ریسک بروز مجدد سکته مغزی را دو برابر افزایش میدهد. عوارض سکته مغزی در دیابتیها بدتر از سایر افراد است که این شامل هزینههای بیمارستانی، معلولیتها و نواقص عصبی باقیمانده، و مرگ و میر در بلندمدت میشود.
- بیماری عروق محیطی:دیابت اولین علت قطع عضو غیرتروماتیک اندام تحتانی به حساب میآید. زخم پا در حدود۱۵٪مبتلایان به دیابت نوع دو ایجاد میگردد و شایعترین محل آن شست پا میباشد. در جنس مذکر، دیابت طول کشیده بیشتر از ده سال، نوروپاتی محیطی، سیگارکشیدن، بیماری عروق محیطی و سابقه قطع عضو قبلی یا زخم بیشتر مشاهده میگردد.
ریسک فاکتورها و غربالگری
دیابت نوع یک
ریسک بروز دیابت یک را میتوان با بررسی سابقه خانوادگی این بیماری و توجه به سن بروز و جنسیت اعضا درگیر خانواده تخمین زد. همچنین راههای دیگری هم برای پیش بینی بروز دیابت نوع یک ارائه شده است ولی از آنجا که هنوز راهی برای پیشگیری یا متوقف کردن روند بیماری وجود ندارد استراتژیهای مختلفی که برای تشخیص زودرس دیابت نوع یک وجود دارد ارزش زیادی ندارند.
دیابت نوع دو
دیابت نوع دو تشخیص داده نشده یکی از مشکلات رایج در سیستمهای درمانی است. استفاده از آزمایشهای ساده قند میتواند این افراد را که در معرض دچار شدن به عوارض قابل پیشگیری دیابت هستند تشخیص دهد. آزمون غربالگری مورد استفاده برای تشخیص دیابت آزمون قند ناشتای خون و هموگلوبین A1C است. در صورتی که میزان قند ناشتا و یا A1C در حد نزدیک به دیابت باشد انجام آزمایش تحمل قند ۷۵ گرمی نیز توصیه میشود. افرادی که در پی این آزمایشها قند بالایی داشته باشند ولی هنوز به میزان تشخیصی دیابت نرسیده باشند به عنوان اختلال تحمل گلوکز میشوند. مشخص شده که این افراد هم در معرض عوارض ماکروسکولار دیابت به خصوص در زمینه سندرم متابولیک قرار دارند.
ریسک فاکتورهای دیابت نوع دو
- سن بالای ۴۰ سال
- فامیل درجه اول مبتلا به دیابت نوع ۲
- سابقه اختلالات قند پیشدیابتی (اختلال تحمل گلوکز، گلوکز ناشتای مختل)
- سابقه دیابت بارداری
- سابقه به دنیا آوردن نوزاد ماکروزوم (وزن بالاتر از حد طبیعی)
- وجود عوارض انتهایی دیابت روی اعضا بدن
- وجود فاکتورهای خطر بیماریهای قلبی عروقی (همچون چربی خون بالا، فشار خون بالا، چاقی)
- وجود بیماریهای مربوط به دیابت (سندرم تخمدان پلیکیستیک، آکانتوز نیگریکانز، عفونت اچ.آی. وی، برخی اختلالات روانپزشکی همچون شیزوفرنی، افسردگی و اختلال دوقطبی)
- مصرف داروهای مربوط به دیابت: کورتیکواستروئیدها، آنتیسایکوتیکهای آتیپیک، درمان اچآیوی/ایدز و غیره.
تشخیص
تجهیزات آزمایش میزان گلوکز خون شامل دستگاه تشخیص، نوار خون و لنست یا نشتر برای سوراخ کردن پوست. بر اساس آخرین معیارهای انجمن دیابت آمریکا تشخیص دیابت با ثبت یکی از موارد زیر قطعی است:
- ثبت حداقل یک میزان قند خون تصادفی بالای ۲۰۰ میلیگرم بر دسیلیتر به همراه علایم کلاسیک دیابت (پرنوشی، پرادراری، پرخوری)
- قند ناشتای پلاسمای بالاتر یا مساوی ۱۲۶ میلیگرم بر دسیلیتر (ناشتا به معنای هشت ساعت عدم مصرف هر نوع کالری قبل انجام آزمایش است)
- هموگلوبین A1C بالای ۶٫۵٪
- نتیجه آزمایش تحمل قند ۷۵ گرمی خوراکی دو ساعته بالای ۲۰۰ میلیگرم بر دسیلیتر
اختلالات پیشدیابتی
- اختلال تحمل گلوکز:حالتی است که در آن سطح گلوکز خون افراد بالاتر از حد نرمال بوده ولی مقدار آن به حد دیابت کامل نرسیدهاست. طبق معیارهای تشخیصی سازمان جهانی بهداشت درصورتیکه قند ناشتای پلاسما زیر ۱۲۶ میلیگرم بر دسیلیتر باشد و میزان قند دو ساعت بعد مصرف ۷۵ گرم گلوکز (تست تحمل گلوکز) بین ۱۴۰ تا ۲۰۰ میلیگرم بر دسیلیتر باشد اختلال تحمل گلوکز تشخیص داده میشود.
- اختلال قند ناشتا: طبق معیارهای تشخیصی سازمان جهانی بهداشت در صورتیکه قند ناشتا بین ۱۱۰ تا ۱۲۵ میلیگرم بر دسیلیتر باشد تشخیص داده میشود. همچنین نتیجه تست تحمل گلوکز در صورت انجام باید زیر ۱۴۰ میلیگرم بر دسیلیتر شود.
ورزش و دیابت
ورزش به دیابتیها کمک میکند که از شر حملههای قلبی و نابینایی و آسیبهای عصبی در امان باشند. وقتی که غذا میخورید سطح قند خونتان افزایش مییابد. هر چه بیشتر سطح خون افزایش یابد قند بیشتری به یاختهها میچسبد. وقتی که قند به یاخته بچسبد دیگر نمیتواند از آن جدا شود و تبدیل به مادهای زیانآور بنام سوربیتول میشود که این ماده میتواند باعث نابینایی و ناشنوایی و آسیبهای مغزی و قلبی و نشانگان پاهای سوزان و… گردد.
وقتی که قند وارد بدن شما میشود فقط میتواند در یاختههای کبد و ماهیچه ذخیره گردد. اگر یاختههای کبد و ماهیچه از کربوهیدرات اشباع باشند، قندها دیگر جایی برای رفتن ندارند. اگر ذخیره یاختههای ماهیچه در پی ورزش کردن مصرف گردد پس از صرف غذا قندها به وسیله ماهیچه جذب میشوند و مقدار آنها در خون افزایش نمییابد؛ بنابراین اگر با یک برنامه ورزشی منظم بتوانیم ذخیره قند ماهیچهها را کاهش دهیم مسلماً میتوانیم شاهد بهبود همهجانبه عوارض بیماری دیابت باشیم.
رژیم غذایی دیابت
بسیاری از افرادی که بعد از سن ۴۰ سالگی دچار دیابت میگردند با رعایت یک رژیم غذایی مشتمل بر مصرف سبزیجات، غلات کامل، حبوبات و ماهی و محدود کردن شدید فراوردههای شیرینیپزی و شکر و محدود کردن دریافت کربوهیدرات میتوانند حال خود را بهبود بخشند. بسیاری از کسانی که دچار دیابت شدهاند انسولین مصرف میکنند آنها توانایی کافی برای پاسخ دادن به انسولین را ندارند و این امر به علت وزن بالا و مصرف زیاد قندهای تصفیه شده از سوی آنهاست. اولین دستور برای برطرف کردن این حالت استفاده از غلات و دانههای کامل به جای فراوردههای شیرینی و نانپزی (آرد سفید) است. این امر با کمک به احساس سیری و خوردن کمتر باعث محدود کردن دریافت مهمترین منبع دریافت چربیها خواهد گردید. طبق نظر پزشکی گیاهی برای کنترل دیابت میتوان از عرقیات گیاهی همچون:۱- شنبلیله ۲- برگ زیتون ۳- ماستیک ۴- مارتیغال ۵- دارچین ۶- فلفل قرمز ۷- برگ گردو ۸- گزنه و… استفاده کرد.
برپایه پژوهشهایی که در اروپا انجام گرفتهاست نشان داده شده که دریافت مقادیر بسیار زیاد پروتئین به کلیههای یک فرد دیابتی آسیب وارد میکند بنابراین دیابتیها باید از مقادیر کمتر گوشت و ماکیان و تخم مرغ استفاده نمایند. همچنین تحقیقات اخیر نشان میدهد که کربوهیدراتهای تصفیه شده میزان نیاز به انسولین را افزایش و چربیهای غیر اشباع تکپیوندی و چندپیوندی موجود در سبزیجات و چربیهای امگا-۳ موجود در روغن ماهی و همچنین استفاده از آرد کامل و دانههای کامل بجای آرد تصفیه شده نیاز به انسولین را کاهش میدهد. سطح بالای قند خون بعد از صرف غذا موجب میشود که قندها به یاختهها چسبیده و تبدیل به مادهای سمی (برای یاختهها) بنام سوربیتول شوند که این ماده به اعصاب و کلیه و رگها و قلب آسیب خواهد رساند.
مصرف خیار به کاهش قند خون می کند چون این میوه دارای مادهای شبیه انسولین است. متخصص طب سنتی گفت: بیماران دیابتی بهتر است در برنامه غذایی خود مصرف سیر و پیاز را بیشتر کنند چون این سبزیها به دلیل ترکیبات گوگردی قندخون را کم میکنند. حمید افراسیابی گفت: بیماران دیابتی بهتر است در برنامه غذایی خود برخی خوراکی ها را داشته باشند تا به کاهش قندخون آنها کمک کند. مثلا خوردن پیاز و سیر از این نوع است. وی ادامه داد: ترکیبات گوگردی در پیاز و سیر نقش اصلی را در کاهش قندخون دارند به طوری که باعث افزایش میزان انسولین در خون می شوند.
این متخصص طب سنتی افزود: مصرف خیار نیز به کاهش قند خون می کند چون این میوه دارای مادهای شبیه انسولین است. افراسیابی گفت: گیاه شنبلیله نیز برای بیماران دیابتی توصیه می شود. مصرف این گیاه به هنگام صبح موجب کاهش قندخون ناشتا و بعد از غذا می شود. پودر دانه شنبلیله نیز باعث کاهش چربی های خون می شود.
وی ادامه داد: همچنین به بیماران دیابتی توصیه میشود سوپ گشنیز، سوپ سبزیجات، ماهی، آبگوشت، خوراک ماهیچه و آلو بخارا، خورشت سیب درختی، کته گشنیز و شوید، شربت آبغوره و رب انار را در برنامه غذایی خود بگنجانند. افراسیابی گفت: مصرف خوراکی عصاره بابونه به کاهش سطح قند خون در بدن کمک میکند چراکه این گیاه عوارض دیابت را که کاهش قدرت دید و آسیب به کلیهها است را کاهش میدهد.
توضیحات جامع در مورد بیماری دیابت و تست ورزش دیابتی ها و ورزشهای مناسب آنان
بیماری دیابت
دیابت به گروهی از بیماری های متابولیک اطلاق می شود که با نشانه هایی مانند بالا رفتن غلظت گلوکوز در خون شناخته می شوند. بالا رفتن گلوکوز در خون می تواند نتیجه نقص در ترشح انسولین یا ناتوانی بدن در استفاده از انسولین (و یا هردو) باشد. بالا ماندن سطح گلوکوز خون برای مدت زمان طولانی می تواند فرد را مستعد بیماری های مربوط به مویرگ ها و رگ های اصلی و همچنین بیماری های سیستم عصبی (نوروپاتی) کند. در حال حاضر 7 درصد از جمعیت ایالات متحده به دیابت مبتلا هستند و هر ساله یک و نیم میلیون مورد جدید ابتلا به این بیماری تشخیص داده می شود. 4 نوع مختلف از دیابت تا کنون بر پایه سبب شناسی ریشه آن ها شناسایی شده اند: دیابت نوع اول، دیابت نوع دوم، دیابت بارداری (در طول دوران بارداری تشخیص داده می شود) و دیابت با علت های خاص (مانند نقص های ژنتیکی و تداخل های دارویی). با این حال بیشتر بیماران (90 درصد تمامی موارد ابتلا) به دیابت نوع دوم دچار هستند. در رتبه دوم نیز دیابت نوع اول ( بین 5 تا 10 درصد از تمامی موارد) قرار دارد.
دیابت نوع اول اغلب به دلیل نابود کردن خودایمنی سلول های بتا پانکراس، که مسئول تولید انسولین هستند ایجاد می شود، همچنین در بعضی موارد ریشه علت بیماری ناشناخته است. نشانه های اولیه بیماران مبتلا به دیابت نوع اول شامل کمبود شدید انسولین و میل بسیار شدید به کتواسیدوسیس است.
دیابت نوع دوم به دلیل مقاومت نسبت به انسولین در ماهیچه های اسکلتی، بافت چربی، و کبد و همچنین نقص در ترشح انسولین اتفاق می افتد. یکی از مشخصه های معمول در بیماران مبتلا به دیابت نوع دوم، چربی اضافی بدن و بویژه چربی انباشته شده در قسمت فوقانی بدن است. (مانند چربی شکمی یا چاقی شکمی). چاقی شکمی و مقاومت به انسولین در ابتدا اغلب باعث بوجود آمدن مرحله پیش دیابت می شوند.
پیش دیابت شرایطی است که به یکی از دلایل زیر (یا هر دو مورد) اتفاق می افتد:
1. بالا رفتن سطح گلوکوز خون در واکنش به کربوهیدرات موجود در رژیم غذایی. به این پدیده IGT گفته می شود (چرخه تغییرات معیوب گلوکوز).
2. بالا رفتن سطح گلوکوز خون ناشتا. به این حالت IFG گفته می شود (گلوکوز معیوب ناشتا).
افرادی که در مرحله پیش دیابت قرار دارند برای ابتلا به بیماری دیابت بسیار مستعد هستند. این امر به این دلیل است که ظرفیت تولید انسولین در سلول های بتا پانکراس به مرور زمان کاهش می یابد و در نهایت به سطحی می رسد که برای جلوگیری از بالا رفتن بیش از حد گلوکوز در خون کافی نخواهد بود. همچنین افراد بسیاری وجود دارند که با وجود تشخیص دیابت در آن ها، بطور کامل در هیچیک از گروه های نوع اول و یا دوم جای نمی گیرند و این تعداد بطور فزاینده ای در حال گسترش است. بویژه افرادی با ظرفیت بسیار کم و یا بدون قابلیت ترشح انسولین اما بدون حضور مشخص آنتی بادی ها در مقابل سلول های بتای تولید کننده انسولین.
هدف اصلی در مدیریت دیابت، کنترل سطح قند خون با استفاده از رژیم غذایی، تمرین های ورزشی، و در بسیاری از موارد با استفاده از داروهایی مانند انسولین و همچنین داروهای خوراکی حاوی عوامل پایین آورنده گلوکوز خون است. درمان متمرکز برای کنترل گلوکوز خون خطر گسترش عوارض دیابتی را در بزرگسالان مبتلا به دیابت نوع اول و دوم کاهش می دهد.
معیار تشخیص دیابت یا پیش دیابت مقادیری است که در زیر مشخص شده اند:
– طبیعی: گلوکوز پلاسمای خون ناشتا کمتر از 100 میلی گرم بر دسی لیتر
– پیش دیابت:
o گلوکوز پلاسمای خون ناشتا IFG از 100 میلی گرم بر دسی لیتر تا 125 میلی گرم بر دسی لیتر
o گلوکوز پلاسمای 2 ساعته IGT از 140 میلی گرم بر دسی لیتر تا 199 میلی گرم بر دسی لیتر در طول آزمایش تحمل گلوکوز
o
– دیابت
o گلوکوز اتفاقی و نشانه دار بالای 200 میلی گرم بر دسی لیتر
o گلوکوز پلاسمای خون ناشتابیشتر از 126 میلی گرم بر دسی لیتر
o گلوکوز پلاسمای 2 ساعته IGT بیشتر از 200 میلی گرم بر دسی لیتر در طول آزمایش تحمل گلوکوز
هموگولوبین خاصی به نام HbA1C وجود دارد که با اندازه گیری آن می توان مقدار متوسط گلوکوز خون را در 2 – 3 ماه گذشته مشخص کرد. در بیماران دیابتی بطور کلی باید این مقدار زیر 7 درصد هدف گذاری شود. HbA1C در آزمایش های خون می تواند به عنوان یک گزینه اضافی در بیماران مبتلا به دیابت برای نظارت بر کنترل بلند مدت گلوکوز خون مورد استفاده قرار گیرد. اگرچه انجمن دیابت آمریکا و سازمان بهداشت جهانی از HbA1C بالای 6.5 درصد به عنوان ابزاری برای تشخیص ابتلا به دیابت نام برده اند اما هنوز هم بیشتر تشخیص ها بر اساس افزایش میزان قند خون ناشتا صورت می گیرند.
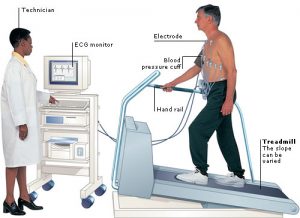
تست ورزش
موارد زیر در هنگام تنظیم برنامه تمرینی برای افراد مبتلا به دیابت باید در نظر گرفته شود:
– در هنگام شروع یک برنامه تمرینی با شدت سبک تا متوسط ( مانند فعالیت هایی با افزایش میزان قابل تشخیص در ضربان قلب و تنفس مثل پیاده روی) برای افراد دیابتی یا در مرحله پیش دیابت، که نشانه های بیماری های قلبی عروقی در آن ها مشاهده نشده و یا خطر بروز آن ها پایین است (کمتر از 10 درصد ریسک وقوع رویداد های مربوط به سیستم عروقی در یک دوره 10 ساله)، انجام تست ورزش ضرورتی ندارد.
– افراد دیابتی و یا در مرحله پیش دیابت با ریسک بالای 10 درصد در وقوع رویداد های سیستم عروقی در یک دوره 10 ساله و همینطور افرادی که می خواهند یک برنامه تمرینی فشرده و سخت را آغاز کنند (به عنوان مثال VO2R بیشتر از 60 درصد که افزایش قابل ملاحظه ای در ضربان قلب و تنفس را در پی دارد) باید یک تست ورزش تحت نظارت سیستم پزشکی بیمارستانی (GXT) و با استفاده از الکتروگرافیک (ECG) انجام دهند.
– اگر تغییرات مثبت یا نامشخص از ECG در واکنش به تمرین ثبت شد، یا تغییرات نامشخصی از موج های T و ST در هنگام استراحت مشاهده شد، ممکن است به تست های بیشتری برای ارزیابی دقیق تر نیاز باشد. با این وجود در یک آزمایش در ارتباط با تشخیص کم خونی موضعی در دیابت بدون علامت (DIAD) شامل 1123 نفر بیمار دیابتی نوع دوم بدون سابقه بیماری های سیستم عروق کورونری، که از طریق تصویربرداری درون وریدی رادیونوکلئیدی از ماهیچه های قلب برای تشخیص کم خونی موضعی ماهیچه قلب و در مدت زمان 4.8 سال انجام گرفته مشخص شده است که در دوره پیگیری نرخ وقوع وقایع قلبی تغییری نکرده است، بنابراین، ارزش تشخیصی و میزان هزینه-فایده در مورد انجام تست های بیشتر در این مورد همچنان مورد سوال است.
– کم خونی موضعی خاموش در بیماران دیابتی معمولا پنهان و کشف نشده باقی می ماند، بنابراین تشخیص عامل های خطر زای بیماری های سیستم قلبی عروقی (مانند چربی های خون، فشار خون، وزن بدن، و ظرفیت کلی کارکردی بدن) باید بصورت سالانه توسط یک متخصص انجام پذیرد.
دستورالعمل تمرین
فواید یک برنامه تمرینی منظم در افراد مبتلا به دیابت نوع دوم و یا افرادی که در مرحله پیش دیابت قرار دارند شامل بهبود دامنه تغییرات گلوکوز، افزایش حساسیت به انسولین، و کاهش HbA1C می شود. داشتن برنامه تمرینی منظم در افراد دیابتی نوع اول و افراد دیابتی نوع دوم که از انسولین استفاده می کنند می تواند وابستگی به انسولین را کاهش دهد.
از فواید مهم ورزش برای افراد دیابتی، چه دیابت نوع اول و چه دیابت نوع دوم و یا پیش دیابت می توان به بهبود عوامل خطر برای بیماری های قلبی عروقی (مانند چربی های خون، فشار خون، وزن بدن، و ظرفیت کلی کارکردی بدن)، و سالم تر بودن کلی فرد اشاره کرد.
همچنین انجام تمرین های ورزشی منظم در افرادی که در مرحله پیش دیابت قرار دارند و از ریسک بسیار بالایی برای ابتلا به دیابت برخوردارند می تواند از تبدیل وضعیت پیش دیابت به بیماری دیابت در جلوگیری کرده و یا حداقل آن را به تاخیر بیاندازد.
اصول برنامه EX RX انجمن FITT که برای افراد سالم بزرگسال تنظیم شده است، برای افراد مبتلا به دیابت نیز صادق است. شرکت در یک برنامه تمرینی فوایدی را برای فرد دیابتی نوع اول و دوم به ارمغان می آورد که برای سلامت وی بی نهایت مهم هستند. به حداکثر رساندن ظرفیت و سلامت سیستم قلبی عروقی که از طریق انجام تمرین های منظم ورزشی حاصل می شود یک نتیجه مهم و یک مزیت عالی برای افراد دیابتی از هر دو نوع به شمار می رود. تمرین های ورزشی برای افراد دیابتی نوع دوم و افراد در وضعیت پیش دیابت، حساسیت به انسولین را بهبود بخشیده و جذب سلولی گلوکوز از خون را افزایش می دهد. در افراد با دیابت نوع اول، حساسیت بیشتر به انسولین معمولا تاثیر کمی بر روی کارکرد پانکراس دارد اما معمولا وابستگی و نیاز فرد به انسولین خارجی را کاهش خواهد داد.
کاهش وزن طبیعی و سالم و حفظ وزن مناسب و فرم بدن در افراد دارای دیابت نوع دوم و یا در مرحله پیش دیابت معمولا یک مشکل اساسی به شمار می رود، اما وزن و چربی اضافی در افراد مبتلا به دیابت نوع اول نیز می تواند مشاهده شود، بنابراین یک برنامه تمرینی منظم می تواند از این جهت برای تمامی گروه ها مفید باشد.
برنامه تمرینی پیشنهادی FITT ExRx برای افراد دیابتی
تمرین های هوازی، استقامتی و کششی
برنامه تمرین پیشنهادی FITT برای حرکت های هوازی برای افراد دیابتی به صورت زیر است:
تکرار: 3 تا 7 روز در هفته
شدت: بین 40 تا 60 درصد VO2R1 و همچنین مطابق با بازه بین 11 تا 13 در شاخص 2RPE که مقیاسی بین 6 تا 20 برای شدت فعالیت های ورزشی دارد. کنترل گلوکوز بهتر ممکن است از طریق تمرین هایی با شدت بیشتر اتفاق بیفتد (بیشتر از 60 درصد VO2R) بنابراین افرادی که در حال حاضر در یک برنامه تمرینی عادی مشارکت دارند بهتر است سطح فعالیت ورزشی خود را به این سطح از شدت تمرین ارتقا دهند.
[1] {VO2R اختلاف بین حجم یا تراکم مصرف اکسیژن در حالت استراحت(VR2) با حداکثر حجم یا تراکم اکسیژن مصرفی فرد (VR2max) که از طریق انجام تست هایی مشخص می شود است. این شاخص همچنین مقیاسی برای تعیین میزان سختی تمرین و مقدار بالا بردن ضربان قلب توسط یک تمرین ورزشی خاص است.}
[2] {شاخص RPE مقیاسی است که از آن برای اندازه گیری شدت فعالیت بدنی استفاده می شود. در ورزش و بخصوص در تست های ورزشی، مقیاس میزان توان اعمال شده بورگ (RPE) مقدار توانی که فرد برای انجام فعالیت صرف کرده را نشان می دهد. در پزشکی از این مقیاس برای نشان دادن میزان توانی که فرد در حین آزمایش و تست ورزشی بکار می برد استفاده می شود. همچنین مربیان ورزشی از این مقیاس برای تعیین و ارزیابی شدت تمرین و مسابقه استفاده می کنند. این مقیاس که برای اولین بار توسط گونار بورگ معرفی شد دارای درجه بندی بین 6 تا 20 است. در پزشکی از اندازه این مقیاس برای تشخیص بیماری در صورت وجود علایمی مانند تنگی نفس، درد قفسه سینه، درد گلو و درد در ماهیچه های اسکلتی استفاده می شود.} مترجم.
مدت زمان تمرین: افراد دارای دیابت نوع دوم باید حداقل 150 دقیقه فعالیت ورزشی با شدت متوسط و یا بالاتر در طول هفته داشته باشند. تمرین های هوازی باید در بازه های 10 دقیقه ای انجام گیرد و این بازه ها باید در طول هفته بطور مناسب توزیع شوند. فعالیت ورزشی با شدت متوسط و با مجموع زمان 150 دقیقه در هفته عاملی است که در مطالعات مبتنی بر مشاهده با کاهش علائم بیماری و همچنین کاهش ریسک مرگ زودرس در تمامی جمعیت ها ارتباط دارد. افزایش این مقدار به بالای 300 دقیقه در هفته فعالیت بدنی متوسط تا شدید حتی مزایای بیشتری نیز برای فرد خواهد داشت.
نوع تمرین: فعالیت های تایید شده و حرکت هایی که از گروه های بزرگ ماهیچه ای بصورت ریتمیک و پیوسته استفاده می کنند. علاقه مندی های شخص و اهداف تعیین شده وی باید در تنظیم برنامه تمرینی در نظر گرفته شود.
پیشرفت: به دلیل اینکه به حداکثر رساندن مصرف کالری های دریافتی همیشه از بالاترین اولویت برخوردار است، بطور مداوم و همزمان با پیشرفت در تمرین، مدت زمان تمرین ورزشی را افزایش دهید ( چه به صورت پیوسته و چه افزایش در تعداد بازه ها. با انجام هریک از این موارد باید مجموع مدت زمان تمرین افزایش پیدا کند.). همزمان با بهبود آمادگی جسمانی فرد، باید حرکات تمرینی و فعالیت های فیزیکی شدید تری را برای وی درنظر گرفت تا بتوان به این وسیله از مزایای برنامه تمرینی فشرده تر و تمرین سنگین تر بهره مند شد.
تمرین های استقامتی را در افراد دیابتی و یا پیش دیابت تنها در صورتی پیشنهاد دهید که سابقه رتیوپاتی نداشته و همچنین به تازگی عمل لیزر انجام نداده باشند. (فصل 2 و 3)
این نکته بسیار مهم و ضروری است که بسیاری از افراد دیابتی ممکن است بیماری و مشکلات سلامتی دیگری نیز داشته باشند و به تبع آن داروهایی را نیز مصرف کنند که این موضوع را باید در نظر گرفته و برنامه تمرینی پیشنهادی FITT را بر اساس نیازها و شرایط این افراد شخصی سازی کرد و تغییر داد.
شواهدی وجود دارد که ترکیب تمرین های هوازی و استقامتی بسیار بهتر از انجام هر کدام از این تمرین ها به تنهایی در کنترل گلوکوز خون موثر است. اینکه این تاثیر بخاطر مصرف بیشتر کالری است یا به ترکیب تمرین های هوازی و استقامتی مربوط است هنوز کاملا مشخص نیست.
نباید اجازه داده شود که فرد برای بیش از دو روز متوالی فعالیت فیزیکی نداشته باشد. چنانچه هدف اولیه فرد CRF (فاکتور آزادساز کورتیکوتروپین) است، تاکید برنامه باید بر روی داشتن تمرینات با شدت بالاتر باشد. از طرف دیگر زمانی که کاهش وزن پیوسته در فرد مورد نظر باشد (چنانچه در بیشتر افراد مبتلا به دیابت اینگونه است)، تمرین های با شدت متوسط ولی با مدت زمان بالاتر که منجر به سوزاندن کالری بالاتر از 2000 کالری در هفته شود (بیشتر از 7 ساعت در هفته) شامل تمرینات در تمامی روزهای هفته، باید در دستور کار فرد قرار بگیرد.
ملاحظات ویژه
– افت قند خون یکی از جدی ترین مشکلات برای افراد دیابتی است که به انجام تمرین های ورزشی می پردازند و نگرانی اصلی و عمده بیماران دیابتی است که از انسولین و یا داروها و عوامل خوراکی کاهنده گلوکوز خون که غلظت انسولین در خون را بالا می برند استفاده می کنند. افت قند خون به وضعیتی اطلاق می شود که در آن سطح گلوکوز خون به کمتر از 70 میلی گرم در دسی لیتر (کمتر از 3.89 میلی مول در لیتر) برسد، هرچند این تعریف تاحدی نسبی است. کاهش سریع گلوکوز خون که ممکن است بوسیله تمرین اتفاق بیفتد، حتی زمانی که سطح گلوکوز خون هنوز بالای 70 میلی گرم در دسی لیتر است، ممکن است باعث بروز علائم افت قند خون در فرد شود. از طرف دیگر ممکن است این کاهش سریع در سطح گلوکوز خون هیچ نشانه مشخصی در فرد نداشته باشد. نشانه ها و علائمی که با افت قند خون اتفاق می افتند اغلب شامل: لرزش، ضعف، عرق کردن زیاد و غیر طبیعی {در موارد شدید خیس شدن لباس فرد}، حالت های عصبی، اضطراب، و سوزش دهان و انگشتان می شود. همچنین علائم کمبود گلوکوز در مغز شامل: سردرد، اختلال در بینایی، کندی ذهن، گیجی، فراموشی، حمله ناگهانی و صرع گردد. نکته بسیار مهم این است که افت قند خون ممکن است همان لحظه اتفاق نیفتد و برای بیش از 12 ساعت به تاخیر بیافتد.
– نظارت بر روی سطح قند خون، قبل و برای چند ساعت بعد از انجام تمرین، بویژه زمانی که برنامه تمرینی فرد به تازگی دستخوش تغییر شده است یک امر احتیاطی است که از بروز خطرات احتمالی جلوگیری می کند.
– زمان انجام تمرین برای افرادی که از انسولین و یا عوامل کاهنده گلوکوز استفاده می کنند مهم است و باید در نظر گرفته شود. برای افراد دیابتی که از انسولین استفاده می کنند، تغییر زمان تزریق انسولین، کاهش دوز انسولین، و/یا افزایش مصرف کربوهیدرات ها استراتژی های موثر برای جلوگیری از افت قند خون هم در طول تمرین و هم پس از انجام آن هستند.
– ترکیب فعالیت فیزیکی تازه با مصرف عوامل کاهنده گلوکوز خون هنوز بصورت کامل مورد مطالعه قرار نگرفته و اطلاعات بسیار کمی از تاثیر این دو بر یکدیگر در دست است. داروهای سولفونیلوریا، پپتاید های گلوکاگون آگونیسیس، و دیگر ترکیب هایی که غلظت انسولین در خون را بالا می برند احتمالا ریسک افت قند خون را افزایش خواهند داد و این موضوع به این دلیل است که افزایش غلظت انسولین و انقباض عضلات می تواند جذب گلوکوز از خون را افزایش دهد. اطلاعات اندکی که در مورد داروهای بیگواناید (مانند متفورمین) و تایزولیدایندیون وجود دارد این موضوع را نشان می دهد که تاثیر متقابل این داروها و ورزش بسیار پیچیده است و بر اساس تاثیر جداگانه هرکدام از این عوامل به تنهایی قابل پیش بینی نیست. به دلایل فوق، انجام نظارت های اضافی بر روی سطح گلوکوز خون و اندازه گیری های متعدد قند خون در زمان شروع یک برنامه تمرینی روتین، چنانچه فرد از داروهای کاهنده گلوکوز استفاده می کند یک اقدام احتیاطی و مفید برای تعیین این موضوع خواهد بود که آیا تغییر در دوز داروها ضروری است یا خیر.
– مقدار کربوهیدرات دریافتی و دوز دارو های مصرفی را باید قبل و بعد از تمرین بر اساس سطح گلوکوز خون و شدت تمرین تنظیم کرد تا از افت قند خون که ناشی از انجام تمرین ورزشی است اجتناب شود.
– برای افراد دیابتی نوع اول که از پمپ انسولین استفاده می کنند، می توان نرخ تحویل انسولین در حین تمرین را بطور محسوسی کاهش داد و یا حتی بسته به شدت و مدت زمان تمرین می توان پمپ را از بدن جدا کرد. کاهش نرخ تحویل انسولین برای 12 ساعت بعد از جلسه تمرینی برای جلوگیری از افت قند خون ضروری است.
– استفاده از دستگاه های اندازه گیری گلوکوز خون بصورت پیوسته و دائمی می تواند یه راه مفید برای تعیین الگوهای تغییر در سطح گلوکوز خون در طول چندین روز باشد و تاثیر های فوری و با تاخیر انجام تمرین های ورزشی را می توان با استفاده ازاز آن ارزیابی کرد. تنظیم دوز انسولین، داروهای خوراکی و کربوهیدرات دریافتی را می توان با استفاده از اطلاعاتی که نظارت پیوسته گلوکوز خون در اختیار ما قرار می دهد بصورت دقیق انجام داد.
– تمرین با یک همراه و یا تحت مراقبت، برای کاهش خطر مشکلاتی که به همراه افت قند خون اتفاق می افتند پیشنهاد می شود.
– افزایش قند خون، با یا بدون کتوزیس، در افرادی با دیابت نوع اول که از برنامه ای برای مدیریت دیابت خود استفاده نمی کنند می تواند یک نگرانی عمده تلقی شود. نشانه ها و علائم مرسوم که با بالا رفتن قند خون در ارتباط هستند شامل: ادرار زیاد، ضعف، خستگی، افزایش تشنگی، و بوی بد دهان می شوند. افرادی که در حال حاضر قند خون بالایی دارند ولی نشانه خاصی در آن ها دیده نشده و همچنین نه در خون و نه در ادرارشان اجسام کتونی مشاهده نمی شود، می توانند تمرین ورزشی خود را انجام دهند ولی باید بصورت مداوم میزان قند خون خود را آزمایش کرده و از انجام تمرین های بسیار شدید و سنگین تا زمانی که غلظت گلوکوز خون شان پایین نیامده پرهیز کنند.
– کم آب شدن بدن که در نتیجه ادرار زیاد اتفاق می افتد یک رخداد مرسوم در افراد با سطح قند خون بالا است. این کم آبی ممکن است به دلیل واکنش برای تنظیم حرارت بدن اتفاق بیفتد. بنابراین، یک فرد دیابتی با سطح گلوکوز بالای خون ریسک گرمازدگی بسیار بالایی دارد و به این دلیل باید علائم و نشانه های گرمازدگی بصورت مداوم در فرد برسی شوند و در صورت مشاهده با این فرد به مانند کسی که دچار گرمازدگی شده است رفتار شود.
– افراد دیابتی که دچار رتیوپاتی هستند در خطر برای پاره شدن یا جدا شدن شبکیه و خون ریزی زجاجیه بر اثر انجام تمرین های شدید هستند. هرچند این خطر با اجتناب از انجام حرکاتی که باعث بالا رفتن سریع و شدید فشار خون می شوند به حداقل خواهد رسید. بنابراین در افرادی که به رتیوپاتی دیابتی شدید پیش رونده و یا غیر پیش رونده دچار هستند، باید از تمرین های شدید ایروبیک و هوازی و همچنین تمرین های قدرتی و استقامتی پرهیز شود.
– در طول تمرین نوروپاتی غیر ارادی ممکن است باعث ایجاد وضعیت هایی مانند اختلال کرونوتروپیک (مانند واکنش کند فشار خون)، تقلیل اکسید وانادیوم VO2، و آنهیدروسیس (وضعیتی که در آن بدن قادر به عرق کردن و دفع حرارت نیست) شود. در این وضعیت ها موارد زیر باید در نظر گرفته شود:
o بر روی علائم و نشانه های افت قند خون نظارت داشته باشید زیرا در این حالات فرد قادر به تشخیص آن ها نیست. همچنین علائم و نشانه های ایسکمی یا کم خونی موضعی ماهیچه های قلب، مانند تنگی نفس یا درد پشت قفسه سینه را به دقت تحت نظر داشته باشید.
o فشار خون را قبل و بعد از انجام تمرین اندازه گیری کنید تا پدیده هایی مانند فشار خون بسیار پاین و یا فشار خون بالا که ناشی از انجام تمرین های فشرده و سخت است مدیریت شوند.
o واکنش های ضربان قلب و فشار خون به تمرین ممکن است کند باشد. باید از مقیاس RPE برای سنجش شدت تمرین استفاده شود
– در محیط های سرد و گرم، احتمال نقس سیستم تنظیم حرارت بدن وجود دارد، بنابراین اقدام های احتیاطی اضافی برای جلوگیری از سرما و گرمازدگی مفید خواهد بود.
– در افراد مبتلا به نوروپاتی محیطی {پلینوریت (Polyneuritis) یا نوروپاتی محیطی (Peripheral neuropathy) به معنی التهاب چندین عصب محیطی مختلف است. نوروپاتی محیطی به ضایعات یا آسیبهای اعصاب محیطی به هر علتی میگویند که یک نام کلی برای این دسته از اختلالات محسوب میشود}، مراقبت مناسب از پاها برای جلوگیری از زخم شدن پا باید صورت گیرد. همچنین اقدام های احتیاطی ویژه ای برای جلوگیری از تاول زدن بر روی پاها باید انجام شود. پاها باید همیشه خشک نگه داشته شوند و از سیلیکا ژل استفاده شود. همچنین باید فقط از جوراب هایی پلی استری یا با ترکیب پلی استر استفاده شود.
– در افراد مبتلا به نوروپاتی عصبی، اگرچه دفع پروتئین پس از تمرین افزایش پیدا می کند اما شواهدی وجود ندارد که نشان دهد انجام تمرین های شدید پیشرفت نارسایی در کلیه ها را تسریع می کند. اگرچه محدودیتی از نظر شدت تمرین برای افراد مبتلا به نوروپاتی دیابتی وجود ندارد اما بهتر است از برنامه تمرینی استفاده شود که برای فرد قابل تحمل بوده که می تواند شامل یک برنامه با شدت متوسط و قابل انجام برای فرد باشد.
– بیشتر افراد دیابتی نوع دوم و پیش دیابتی دچار اضافه وزن هستند.
– بیشتر افراد دیابتی از هر دو نوع یا پیش دیابتی ریسک بالایی در ابتلا به بیماری های قلبی عروقی دارند.
خلاصه
سودمندی هایی که یک برنامه تمرینی منظم برای افراد دیابتی نوع اول و پیش دیابتی دارد شامل بهبود تحمل گلوکوز و افزایش حساسیت به انسولین می شود. تمرین های منظم همچنین وابستگی به انسولین را در افرادی با دیابت نوع اول کاهش می دهد. برنامه پیشنهادی FITT برای افراد سالم بطور کلی برای افراد دیابتی نیز قابل تعمیم است. افرادی که مبتلا به رتیوپاتی دیابتی هستند و یا به تازگی عمل لیزر بر روی چشم خود انجام داده اند باید از انجام تمرین های قدرتی اجتناب کنند. افت قند خون جدی ترین مشکل برای افراد دیابتی است که تمرین های ورزشی انجام می دهند و همینطور نگرانی اصلی در مورد کسانی است که از انسولین یا داروها و عوامل خوراکی افزایش دهنده غلظت انسولین استفاده می کنند.
دیس لیپیدمی
دیس لیپیدمی یا چربی پریشی به غلظت غیرطبیعی چربی و لیپوپروتئین در خون مربوط می شود. دیس لیپیدمی به معنای هر گونه اختلال در سطح سرمی چربیها شامل افزایش یا کاهش غیرطبیعی است و شامل انواع مختلفی از اختلال در سوخت وساز چربیها است که موجب بالا رفتن میزان سرمی یک یا تعدادی از لیپوپروتئین های LDL یا تری گلیسیرید و یا کاهش میزان سرمی لیپوپروتئین HDL در خون میشود. فرم شدید دیس لیپیدمیا معمولا به دلیل نقص ژنتیکی در سوخت و ساز کلسترول اتفاق می افتد اما فرم دیگری از این بیماری می تواند دلایل ثانویه داشته باشد و بوسیله بیماری های سیستمی دیگر ایجاد شود.
افزایش شدید در سطح LDL معمولا توسط نقص ژنتیکی مرتبط با فعالیت گیرنده های LDL ناقص اتفاق می افتد ولی همچنین بوسیله بیماری هایی مثل کم کاری تیروئید یا بیماری های کلیه نیز می تواند ایجاد شود. بطور مشابه غلظت بالای تری گلیسیرید بوسیله عواملی مانند مقاومت انسولینی یا دیابت و کاهش شدید HDL نیز می تواند بوسیله استفاده از استروئیدهای آنابولیک خوراکی اتفاق بیفتد. دیس لیپیدمی یکی از دلایل اصلی ولی قابل اصلاح بیماری های قلبی عروقی است.
پیشرفت هایی که در شناخت و آگاهی نسبت به کلسترول اتفاق افتاده باعث شکل گیری درمان های موثرتر و امیدوارکننده ای با استفاده از استاتین ها و مسدود کننده های تری هیدروکسی – تری متیل گلوتاریل کوانزیم ای دیاستاز شده است که رواج سطح کلسترول بالای خون را در سال های اخیر به شدت کاهش داده است. این بهبود ها با 30 درصد کاهش در وقوع بیماری های قلبی عروقی مرتبط شناخته شده است. آزمایش های کلینیکی که به تازگی انجام گرفته نشان می دهد ارزش اضافی که درمان برای پایین آوردن سطح کلسترول در افراد با ریسک بالا، افراد دیابتی و افراد مسن تری که هدف درمانی برای پایین آوردن سطح غلظت LDL دارند بوجود می آورد چیزی در حدود 30 تا 40 درصد در پیشگیری از بیماری های سیستم قلبی عروقی موثر است.
راهکرد های تعیین، تشخیص و درمان دیس لیپیدمی در حال حاضر در گزارش سوم پنل درمان بزرگسالان NCEP موجود است. این گزارش اهمیت تغییر در سبک زندگی فرد را در درمان دیس لیپیدمی گوشزد می کند. توصیه هایی که در این گزارش آمده است شامل افزایش فعالیت فیزیکی و کاهش وزن (در صورت نیاز) می شود. اما بجز هیپرتری گلیسریدمی که با مقاومت به انسولین در ارتباط است، بیشتر هیپرلیپیدمی ها (افزایش چربی خون) علاوه بر ورزش کردن و کاهش وزن نیاز به درمان با دارو نیز دارند. با این وجود ورزش یک عامل با ارزش در کنترل دیگر فاکتورهای خطر در بیماری های قلبی عروقی نیز به شمار می رود و باید به عنوان هسته اصلی و عاملی که منجر به ایجاد سبک زندگی سالم می شود در نظر گرفته شود.
کالج پزشکی ورزشی آمریکا توصیه های زیر را در ارتباط با تست ها و تمرین های ورزشی در افراد مبتلا به دیس لیپیدمیا مطرح کرده است.
تست ورزش
– افراد مبتلا به دیس لیپیدمی باید پیش از انجام تست ورزش غربالگری شده و از نظر ریسک کلاس بندی شوند.
– هنگام انجام تست ورزش در بیماران دیس لیپیدمی باید با احتیاط برخورد شود زیرا بیماری های پنهان سیستم قلبی عروقی ممکن است خود را نشان دهند.
– روش ها و پروتکل های استاندارد در تست های ورزش را می توان برای افراد مبتلا به دیس لیپیدمی که انجام تست ورزش در آن ها مجاز شناخته شده بکار برد. در صورت وجود شرایط سلامتی خاص و بیماری های مزمن دیگر در فرد (مانند سندروم متابولیک، چاقی، فشار خون)، باید ملاحظات ویژه ای در نظر گرفته شود و ممکن است نیاز باشد تا در پروتکل های استاندارد تست ورزش تغییراتی اعمال شود.
دستورالعمل تمرین
اصول برنامه تمرینی FITT ExRx برای افراد مبتلا به دیس لیپیدمی بدون همایندی مرضی (حضور یک یا چند اختلال (یا بیماری) علاوه بر بیماری یا اختلال اولیه) بسیار شبیه به اصول این برنامه برای افراد سالم بزرگسال است. تفاوت اساسی که در برنامه FITT برای افراد مبتلا به دیس لیپیدمیا در مقایسه با این برنامه برای افراد سالم بزرگسال وجود دارد این نکته است که کنترل وزن سالم در فرد باید مورد توجه و تاکید قرار بگیرد. بنابراین برای طراحی یک برنامه تمرینی برای افراد مبتلا به دیس لیپیدمی، تمرین های هوازی پایه و قسمت اصلی این برنامه را تشکیل می دهند و تمرین های قدرتی و حرکات کششی به عنوان ضمیمه ای بر تمرینات هوازی در این برنامه قرار گرفته اند و مورد تاکید نیستند زیرا این نوع از تمرین ها در اهدافی که برای مصرف هرچه بیشتر کالری ها؛ که بنظر می رسد برای بهبود غلظت چربی و لیپوپروتئین ها در خون مفید باشد، بصورت اساسی مشارکت ندارند.
برنامه تمرینی پیشنهادی FITT ExRx برای افراد مبتلا به دیس لیپیدمی
تمرین های هوازی
برنامه تمرین پیشنهادی FITT برای حرکت های هوازی برای افراد مبتلا به دیس لیپیدمی به صورت زیر است:
تکرار: 5 روز در هفته برای به حداکثر رساندن کالری سوزی
شدت: بین 40 تا 75 درصد VO2R یا HRR
زمان تمرین: بین 30 تا 60 دقیقه در روز. هرچند برای تسریع و تداوم روند چربی سوزی در این افراد زمان 50 تا 60 دقیقه و یا بیشتر انجام تمرین روزانه پیشنهاد می شود. تمرین های روزانه بصورت گسسته و در بازه های حداقل 10 دقیقه ای بطوریکه مجموع زمان این بازه ها به اندازه زمان تمرین پیشنهادی برنامه باشد را می توان جایگزین انجام تمرین بصورت پیوسته کرد. این میزان حداقل شرایطی است که تمرین گسسته باید برای نزدیک شدن به کارایی تمرین بصورت پیوسته داشته باشد.
نوع تمرین: روش اصلی تمرین باید فعالیت های فیزیکی هوازی باشد که گروه های ماهیچه ای بزرگ بدن را درگیر کند. حرکات کششی و تمرین های قدرتی نیز باید به عنوان بخشی از یک برنامه تمرینی متعادل در کنار تمرین های هوازی در برنامه قرار گیرند. افراد مبتلا به دیس لیپیدمی بدون همایندی مرضی (حضور یک یا چند اختلال (یا بیماری) علاوه بر بیماری یا اختلال اولیه) می توانند از دستورالعمل ها و راهنماهای تمرین های قدرتی و حرکات کششی برای بزرگسالان سالم استفاده کنند.
توصیه های FITT برای افراد مبتلا به دیس لیپیدمی بدون همایندی مرضی (حضور یک یا چند اختلال (یا بیماری) علاوه بر بیماری یا اختلال اولیه) همانند توصیه ها برای افراد سالمی است که به دنبال کاهش وزن و حفظ آن هستند که شامل بالای 250 دقیقه ورزش در هفته است. (به قسمت اضافه وزن و چاقی در همین فصل مراجعه کنید.)
ملاحظات ویژه:
– اصول برنامه تمرینی FITT ExRx برای افراد مبتلا به دیس لیپیدمی در صورتی که این افراد به دیگر بیماری های مزمن و شرایط خاص مانند سندروم متابولیک، چاقی، و فشار خون مبتلا باشند ممکن است نیاز به تغییر و شخصی سازی داشته باشد.
– افرادی که از داروهای پایین آورنده چربی خون استفاده می کنند و احتمال آسیب های عضلانی در آن ها وجود دارد (مانند مسدود کننده های تری هیدروکسی – تری متیل گلوتاریل کوانزیم ای دیاستاز یا فیبریک اسید) ممکن است ضعف عضلات و دردی عضلانی به نام میالژیا را تجربه کنند. اگر فردی که از این داروها استفاده می کند در هنگام انجام برنامه تمرینی دچار دردهای عضلانی غیرمعمول و طولانی مدت شد باید به پزشک خود مراجعه کند.
خلاصه
دیس لیپیدمی یکی از عوامل اصلی اما قابل درمان در ابتلا به بیماری های سیستم قلبی عروقی است. درمان های پایین آورنده کلسترول و تغییر در روش و سبک زندگی عوامل مهم و تاثیر گذار در مدیریت بیماری افراد مبتلا به دیس لیپیدمی هستند. اصول برنامه تمرینی FITT ExRx برای افراد مبتلا به دیس لیپیدمی بدون همایندی مرضی (حضور یک یا چند اختلال (یا بیماری) علاوه بر بیماری یا اختلال اولیه) بسیار شبیه به اصول این برنامه برای افراد سالم بزرگسال است با این تفاوت که کاهش و یا نگهداری از وزن سالم باید مورد تاکید قرار گیرد.
میوه های مناسب برای دیابتی ها
برای دیابتیها بعضی از میوهها بهتر از بقیه هستند. علاوه بر این افراد مبتلا به دیابت باید شاخص گلیسمی مواد را نیز درنظر بگیرند که اطلاعاتی در مورد چگونگی اثر مواد غذایی بر قند و انسولین خون میدهد. مواد غذایی با شاخص گلیسمیِ پایین، در کنترل قندخون مفید هستند و قندخون را کمتر تغییر میدهند. مواد غذایی با شاخص گلیسمی ۵۵ و پایینتر در گروه غذاهایی با گلیسمی پایین قرارداده میشوند. مواد غذایی با شاخص گلیسمی ۷۰ و بالاتر جزء غذاهایی با گلیسمی بالا قرارمیگیرند.
در اینجا ۱۰ میوهی مناسب برای افراد دیابتی توصیه میشود که گلیسمی پایین دارند:
۱.کیوی : بنا به تحقیقات، مصرف کیوی و کاهش قند خون،همبستگی مثبت دارند. کیوی شامل ویتامین C، A ، فلانوئید، پتاسیم و مقادیر زیادی بتاکاروتن است که بدن را از آسیب رادیکالهای آزاد در امان میدارد و سلامت را افزایش میدهد. علاوه بر این کیوی سرشار از فیبر است و کربوهیدرات بسیار کمی دارد که به کنترل قند خون و پایین آورن کلسترول کمک میکند. شاخص گلیسمی کیوی بین ۴۷ تا ۵۸ است. بهتر است هر روز بجای میان وعدههای چرب یا شیرین،یک عدد کیوی برای کنترل قندخون میل شود.
۳.توت فرنگی : حاوی آنتیاکسیدانها، انواع ویتامینها و فیبر است که به کنترل قندخون کمک میکنند. در واقع آنتیاکسیدانهای موجود در توتفرنگی از طریق کاهش کلسترول بد (LDL) و حفظ یا اصلاح کلسترول خوب (HDL) و کاهش فشار خون به کاهش خطر بیماریهای قلبی کمک میکنند. علاوه بر این توت فرنگی کمکربوهیدرات است و شاخص گلیسمی حدود ۴۰ دارد. با مصرف توت فرنگی سطح قندخون به مدت طولانیتری ثابت میماند و انرژی حفظ میشود.

۲.گلابی : سرشار از انواع ویتامینها و فیبر است و به تنظیم قندخون، کاهش کلسترول، تقویت سیستم ایمنی و بهبود گوارش کمک میکند. بعلاوه گلابی کم کالری و کمکربوهیدرات است و شاخص گلیسمی آن ۳۸ میباشد. گلابی بطور خاص برای افراد مبتلا به دیابت نوع ۲ بسیار مفید است زیرا حساسیت به انسولین را بهبود میبخشد. افراد مبتلا به دیابت میتوانند به عنوان دسر یک گلابی متوسط یا کوچک میل کنند.
۴.پرتقال : یکی از بهترین میوههایی است که میتواند در رژیم روزانهی افراد دیابتی قرارگیرد. پرتقال بطور طبیعی قند کمی دارد و پر از فیبر و ویتامین C و مواد معدنی مانند تیامین است که به کنترل قند خون کمک میکنند. علاوه بر این پرتقال جزء میوههایی با شاخص گلیسمی پایین است و سبب میشود که گلوکز به کندی وارد جریان خون شود. همچنین به کنترل و کاهش وزن که یکی از عوامل خطرساز برای افراد دیابتی است کمک میکند. شاخص گلیسمی پرتقال بین ۳۱ تا ۵۱ است. بطور روزانه یک پرتقال کوچک برای افراد دیابتی توصیه میشود. البته نوشیدن آب پرتقال چنین اثری را ایجاد نمیکند زیرا فیبر بسیار کمتری دارد.
۵.آووکادو : به دلیل دارابودن فیبر زیاد و چربیهای اشباع نشده، به ثبات سطح قندخون کمک میکند. بنا بر نظر آکادمی تغذیه و دیابت، چربیهای اشباع نشده سبب بهبود سلامت قلب میشوند. افراد دیابتی با افزایش خطر بیماریهای قلبی و سکته مواجه هستند. بعلاوه، آووکادو شامل میزان مناسبی پتاسیم است که در پیشگیری از مشکلات عصبی ناشی از دیابت کمک میکند.
۶.گریپ فروت : مصرف روزانهی گریپ فروت یکی از توصیههای انجمن دیابت آمریکا برای افراد مبتلا به دیابت است. این میوه سرشار از فیبرِ محلول و ویتامین C است و شاخص گلیسمی بسیار پایین حدود ۲۵ دارد. علاوه بر این شامل فلانوئید است که سبب افزایش حساسیت بدن به انسولین میشود و به حفظ وزن بدن کمک میکند که عامل بسیار مهمی برای پیشگیری و کنترل بیماری دیابت است. مصرف نیمی از یک گریپفروت بزرگ (تقریبا سه چهارم فنجان) بطور روزانه به کنترل قندخون کمک میکند. گریپ فروت باید بطور کامل خورده شود، آب گیری آن باعث از بین رفتن خواص آن میشود.
۷.گوآوا : سرشار از لیکوپن، فیبر خوراکی و مقادیر زیادی ویتامین C و پتاسیم است که تمام این مواد به حفظ قندخون کمک میکنند. کسانی که در خطر گسترش دیابت هستند میتوانند با چای برگ گوآوا از پیشرفت بیماری دیابت پیشگیری کنند. یک قاشق غذاخوری از برگ ساییده شده گوآوا را در یک لیوان آب داغ بریزید و ۵ دقیقه صبر کنید، سپس آن را صاف کنید و بنوشید. یکبار در روز از این چای استفاده کنید. میوهی گوآوا را بدون پوست گرفتن میل کنید و روزانه از آن استفاده کنید. میتوانید یک لیوان کوچک از آب این میوه را بنوشید.
۸.آلو سیاه : محققان هندی اثرات آلو سیاه را در درمان دیابت بررسی کردهاند. وجود آنتوسیانین، و تانین قابل تجزیه و الاگیک اسید در آلو سیاه،این میوه را به یک میوه بسیار مفید برای افراد دیابتی تبدیل میکند. این میوه تبدیل کربوهیدرات را قند خون کنترل میکند و تشنگی زیاد و ادرار مکرر در بیماران دیابتی با کمک این میوه کاهش مییابد. علاوه بر میوه، برگها و دانههای آلوی سیاه نیز برای کنترل قندخون استفاده میشود. میزان مصرف روزانه نیم فنجان توصیه میشود. میتوانید یک قاشق چایخوری از پودر دانه آن را همراه با آب دوبار در روز میل کنید.
۹.گیلاس : در بین میوهها پایینترین شاخص گلیسمی را داراست که حدود ۲۲ است. علاوه بر این شامل آنتوسیانین است که به کاهش قندخون کمک میکند. همچنین برای مقابله با بیماری قلبی، سرطان مفید است.
۱۰.سیب : حاوی مقادیر بالایی فیبر، ویتامین C و آنتیاکسیدان است. علاوه بر این حاوی پکتین است که به سمزدایی از بدن و دفع مواد زائد و پایین آوردن انسولین مورد نیاز افراد مبتلا به دیابت تا ۳۵ درصد کمک میکند. همچنین از حملهی قلبی پیشگیری میکند و خطر سرطان و آسیب چشمی در بیماران دیابتی را کاهش میدهد. شاخص گلیسمی آن حدود ۳۰ تا ۵۰ است. مصرف یک سیبِ متوسط، به طور روزانه توصیه میشود.
گیاه گالکا Galega برای کاهش قند خون

گیاه گالگا یکی از گیاهان دارویی است که در طـب سنـتی اروپـا برای درمـان دیابـت مـورد استفاده قـرار می گرفته اسـت. نام علمی این گیاه از دو واژه “Gala” به معنای شیر و “Ageiin” به معنای تولید گرفته شده که به مفهوم تولید کننده شیر است. گیاه گالگا در دهـه های 1920 و 1980 نیز در ساخت چند داروی ضد دیابت در آلمان به کار رفته است. بر اساس تحقیقات صورت گرفته، اثر این گیاه درکاهش قند خون به اثبات رسیده است
استفاده از گیاه گالگا برای کنترل قند خون
عصاره استخراج شده از گیاه گالگا حاوی دو ترکیب شیمیایی به نام گوانیدین و گالگین است که این دو ترکیب خواص کنترل کنندگی قند خون دارد و در درمان دیابت مانند داروی متفورمین عمل می کند. نتایج مطالعه اثر گیاه گالگا در کنترل قند خون در خرگوشها نشان داد که 32 درصد از خرگوشهای مبتلا به دیابت با مصرف این گیاه قند خونشان کاهش پیدا کرد. همچنین محققین این گونه نتیجه گیری کردند که گیاه گالگا در بزرگسالان دیابتی که بیماریشان در مراحل ابتدایی است، اثر حمایت کنندگی دارد. مواد موثره موجود در پودر گالگا اثر انسولیـن را در بدن تقویـت نمـوده و با افزایـش ورود قند به ســلولها موجــب کاهش قند خون می شود. ترکیبات موجود در این گیاه با جلوگیری از جذب قند روده و همچنین جلوگیری از روند ساخت بیوشیمیایی قند در بدن (گلوکونئوژنز) موجب کاهش قند خون می شوند.

گیاه گالگا در تحریک غدد شیردهی نیز برای ترشح شیر مؤثر است.
مقدار و نحوه مصرف
پودر گیاه گالگا را روزانه 3 مرتبه و هر بار ماست یا یک لیوان آبمیوه مخلوط نموده و میل نمایید.
(توجه: چنانچه این پودر را به منظور کاهش وزن مصرف می نمایید، یک پیمانه در روز کافی خواهد بود.)
آیا گیاه گالگا در کاهش وزن مؤثر است؟
مطالعه ای که بر روی موشها انجام شده بود نشان داد که گیاه گالگا با کاهش توده چربی در آنها باعث کاهش وزنشان شده بود. در انسانها اثر گیاه گالگا در کاهش وزن به مطالعات بیشتری نیاز دارد.
استفاده از گیاه گالگا برای افزایش شیر
در مطالعات حیوانی نشان داده شد که گیاه گالگا ترشح شیر را در گاوهای شیرده 35 تا 50 درصد افزایش می دهد. بنابراین گیاه گالگا در تحریک غدد شیردهی برای ترشح شیر مؤثر است.
همچنین این گیاه کاربردهایی نظیر ادرارآوری (تحریک غدد فوق کلیه)، ضد کرم، مؤثر در درمان بیماری هایی نظیر حصبه، تحریک کننده سیستم عصبی، محافظت از کبد، ضد تب دارد.
هنگام مصرف گیاه گالگا در چه مواردی باید احتیاط کرد؟
*گیاه گالگا با داروهای کاهنده قند خون تداخل دارد
* اگر برنامه جراحی در پیش روی دارید، از دو هفته قبل از جراحی حتماً مصرف گیاه گالگا را قطع نمایید.
* به این موضوع همواره توجه داشته باشید که گیاه گالگا میل به خونریزی را در بدن شما افزایش می دهد و سرعت تشکیل لخته خون را کاهش می دهد و ممکن است با داروهای ضد لخته خون مانند وارفارین تداخل ایجاد نماید.
* اگر مبتلا به بیماری دیابت هستید و برای کنترل قند خونتان از گیاه گالگا و داروهای کاهنده قند خون استفاده می کنید مراقب کاهش بیش از حد قند خونتان باشید و قند خونتان را مرتب کنترل نمایید.
* در هنگام بارداری گیاه گالگا را مصرف ننمایید.
رژیم غذایی دیابت برای فصل پاییز
منوی غذایی مبتلایان به دیابت با شروع فصل پاییز باید تغییر کند چون بسیاری از گروههای غذایی پاییزی خاصیت کاهش قند خون را برای دیابتیها دارند.
مبتلایان به دیابت مصرف گزینههایی از قبیل دارچین، سبزیجات خانواده کلم، سیب، جوی دو سر، دانه کدوتنبل و هویج را در فصل پاییز بنا به دلایل زیر نباید فراموش کنند:
سیب
سیب (Apple)از جمله میوهها و منابع غنی فیبر است که به علت داشتن پکتین و داشتن شاخص قندی کمتری نسبت به سایر میوهها به عنوان یک میان وعده مناسب بهویژه در مبتلایان به دیابت به شمار میرود. مصرف روزانه سیب را به میزان یک تا چهار واحد سیب متوسط در عموم افراد و به ویژه مبتلایان به دیابت توصیه میشود.
سیب زمینی شیرین
یک سیب زمینی (potato)شیرین که در اجاق کبابی شده ۳۰ درصد کمتر از سیب زمینی معمولی قند خون را افزایش میدهد زیرا حاوی فیبر بالا و ریزمغذیهایی است که ۴۰ درصد آنها از نوع حلال بوده و سبب کاهش کلسترول و کندی هضم غذا میشوند. در ضمن سیب زمینی شیرین غنی از کاروتنوئید و رنگ دانههای زرد و نارنجی است که به ارگانیسمها اجازه عکسالعمل در برابر انسولین را میدهد. سیب زمینی شیرین همچنین غنی از اسید کوروژنیک است. این ترکیب گیاهی طبیعی میتواند به کاهش مقاومت در برابر انسولین کمک کند.
جوی دو سر
مصرف جوی دو سر باعث میشود بین آنزیمهای هضم کننده در معده و مولکولهای آمیدون (نشاسته) غذا، یک سد چسبناک به وجود بیاید. در نتیجه دستگاه گوارش مدت طولانیتری غذا را در خود نگه داشته و قندها به تدریج وارد خون میشوند.
دانه کدوتنبل
منبع خوبی از چربیهای سالم، فیبر و کربوهیدرات است. مصرف روزانه ۵ گرم معادل ۲ قاشق غذاخوری از این دانه منجر به تنظیم مؤثر قند خون در افراد دیابتی میشود.
هویج
هویج یکی از منابع طبیعی غنی از بتاکاروتن است که میتواند خطر ابتلا به دیابت را کاهش داده و قند خون را تنظیم کند.
دارچین
کارشناسان انجمن دیابت آمریکا اعلام کردهاند که مصرف روزانه ۱ تا ۶ گرم دارچین توسط مبتلایان به دیابت نوع ۲، علاوه بر این که منجر به کاهش گلوکز ناشتا میشود، تأثیر زیادی در کاهشتری گلیسیرید، کلسترول بد یا آل دی آل و کلسترول تام دارد.
کلم بروکسل
این سبزی کم قند در پاییز و زمستان بسیار در دسترس است و یک انتخاب هوشمند برای ثبات سطح قند خون در افراد دیابتی میتواند باشد. دو فنجان کلم بروکسل حاوی مقادیر کافی از پروتئین بدون چربی و فیبر است. ضمناً رژیم غذایی سرشار از گیاهانی مانند کلم و کاهو میتواند خطر ابتلا به این دیابت را تا ۱۴ درصد کاهش دهد.
ویتامینها و املاح مناسب برای کنترل موثر علائم دیابت
درمان دیابت هر روز امکان پذیرتر می شود و یک گزینه عالی برای کنترل علائم این بیماری استفاده از مکمل ها و ویتامین ها است.برخی از تحقیقات نشان داده اند که استفاده از مینرال ها و مکملهای مشخص شده برای دیابت، به طور قابل توجهی منجر به بهبود حساسیت به انسولین و جلوگیری از علائم خطرناک و خارج از کنترل دیابت خواهد شد.

منیزیم: افراد مبتلا به دیابت نوع ۱ و ۲ اغلب دارای مشکلاتی در حفظ طبیعی سطح منیزیم به دلیل افزایش قند خون هستند. این یک مشکل جدی است چرا که منیزیم موجود در غذاهایی مثل حبوبات و آجیل، سبزیجات، برنج قهوه ای و نان گندم کامل نقش مهمی در پردازش موثر کربوهیدرات ها ایفا می کند. هنگامی که سطح منیزیم کم است، مقاومت به انسولین و خطر ابتلا به عوارض خطرناک دیابت افزایش می یابد.
زینک: روی مانند منیزیم، زمانی که سطح قند خون بالا می رود، از طریق ادرار از بدن دفع می شود و این خطر ابتلا به کاهش سطح روی را در افراد مبتلا به دیابت بالا می برد. روی نقش مهمی را در تولید انسولین دارد و هنگامی که سطح آن کاهش می یابد، قند خون می تواند خارج از کنترل بالا برود و عوارض جدی دیابت را افزایش دهد. به همین دلیل پزشکان اغلب توصیه به مصرف روی به صورت مکمل یا از طریق مواد غذایی مانند لوبیا، آجیل، دانه ها و سویا، به بیماران دیابتی می کنند.
آلفالیپوئیک اسید: اسید آلفا لیپوئیک که به عنوانALAشناخته می شود، یک آنتی اکسیدان قوی است که به گفته محققان کلینیک مایو به کنترل علائم نوروپاتی دیابتی کمک می کند؛ عارضه عصبی که بسیار جدی است و می توان تاثیر عمده ای بر وضعیت سلامت بیماران دیابتی بگذارد و حتی منجر به قطع عضو شود. اسید آلفا لیپوئیک برای کمک به نگهداری سطح انسولین و کنترل قند خون مهم است و به طور طبیعی در غذاهایی مانند مخمرها، جگر، اسفناج، کلم بروکلی، سیب زمینی و … یافت می شود. مصرف مکمل های این آنتی اکسیدان نیز امکان پذیر است.
گامالیپوئیک اسید: مانند اسید آلفا لیپوئیک، گامالیپوئیک اسید یاGLAنیز یک آنتی اکسیدان قوی است که به گفته کارشناسان مصرف آن در دیابتی ها برای بالابردن عملکرد اعصاب آسیب دیده توسط نوروپاتی دیابتی توصیه می شود. علائم وسیع نوروپاتی دیابتی شامل بی حسی اندام، مشکلات گوارشی، مسائل ادراری و حتی اختلال در عملکرد قلب است. با این حالGLAبه صورت مکمل در دسترس است و از طریق غذاهایی مانند روغن گل پامچال، روغن گل گاوزبان و روغن دانه های توت می توان آن را به دست آورد.
کارنیتین: یکی از خطرناک ترین شرایط مرتبط با دیابت، کتواسیدوز دیابتی است یعنی زمانی که بدن نتواند به درستی انسولین تولید کند. هنگامی که این اتفاق می افتد، بدن شروع به استفاده از چربی ها به عنوان سوخت می کند و این فرایند اگر درمان نشود، می تواند حتی کشنده باشد. کارنیتین یک اسید آمینه موجود در غذاهایی از قبیل گوشت قرمز، غذاهای دریایی، مرغ و محصولات لبنی است که به جلوگیری از کتواسیدوز دیابتی کمک می کند. مصرف کارنیتین باعث جلوگیری از استفاده از چربی ها برای تولید انرژی و جلوگیری از وارد شدن اسیدهای خطرناک به جریان خون می شود.
کروم: کارشناسان ادعا می کنند کروم تاثیرات مثبتی بر دیابت نوع ۱ و دو دارد. هنگامی که سطح کروم در حالت طبیعی است، تحمل گلوکز، کاهش سطح کلسترول و تری گلیسیرید به راحتی امکان پذیر است. ضمن این که این حالت منجر به افزایش سطح اچ دی ال یا کلسترول خوب خون نیز می شود. کروم را می توان از طریق مصرف مکمل ها یا استفاده از منابع غذایی مانند پنیرها، نان گندم کامل، انواع ادویه به دست آورد.
ویتامین دی: می توان به شکل مکمل یا از طریق فراورده های غذایی مانند شیر سویا، شیر گاو، ماهی، تخم مرغ آن را به دست آورد. ویتامین دی برای کمک به بیماران دیابتی نوع ۱ و ۲ مفید است و منجر به تنظیم تولید انسولین می شود. مصرف این ویتامین برای کاهش علائم افسردگی و بهبود خلق و خوی نیز مفید است.
بیوتین: مصرف این ویتامین در بیماران دیابتی منجربه حفظ سطح انسولین خون می شود و این کار با بهبود سطح گلوکوکیناز آنزیم که مسئول استفاده از گلوکز است صورت می گیرد. آنزیم گلوکوکیناز که در کبد وجود دارد، اغلب در مبتلایان به دیابت بسیار کم است. بیوتین در غذاهایی از قبیل بادام و تخم مرغ به میزان زیاد وجود دارد و مکمل های آن نیز در دسترس هستند.
میان وعده های مناسب برای مبتلایان به دیابت
رژیم غذایی سالم، نقش بسیار مهمی در مدیریت دیابت و کنترل قند خون دارد و برنامهی غذایی فقط شامل وعده های اصلی نیست، بلکه میان وعدهها را نیز شامل میشود.
افرادی که دیابت دارند نمیتوانند ساعتهای طولانی بدون خوردن چیزی بمانند. بلکه نیاز دارند گهگاه میان وعدههای کوچکی بخورند تا سطح قند خونشان خیلی بالا و پایین نشود. میان وعده یا اسنک همیشه هم به معنی غذاهای پُر قند یا چرب نیست. اسنکهای سالم و خوشمزهی زیادی وجود دارند که میتوانند راهی بسیار خوب برای ثابت نگه داشتن قند خون باشند. میان وعدههای پُر پروتئین، کم کربوهیدرات و کم کالری و بسیار مغذی، انتخابهای بسیار سالمی هستند.

چنین میان وعدههایی کمک میکنند تا همزمان با افزایش سطح انرژی بدنتان، بر گرسنگی خود غلبه کنید. اما حواستان باشد که مقدار میان وعده نیز درست به اندازهی مقدار وعدهی اصلی اهمیت دارد و کلید مدیریت سطح قند خون و جلوگیری از افزایش وزن است.
۱. ماست
ماست، مخصوصا ماست یونانی، یک میان وعدهی سالم برای دیابتیهاست. این اسنک پُر پروتئین و کم کربوهیدارت، منبع خوبی از کلسیم بوده و کالری بسیار کمی دارد. ضمنا ماست مقادیر قابل توجهی پروبیوتیک دارد که با تعدیل باکتریهای سالم روده به گوارش کمک میکنند. برخی دیگر از مواد مغذی ماست یونانی شامل ویتامینهای B، اسید فولیک، پتاسیم، فسفر و روی میشود. ماست یونانی طعم بسیار خوبی هم دارد که به شیوههای گوناگونی میتوانید آن را مصرف کنید. میتوانید یک فنجان ماست یونانی یا ماست معمولی را با توت فرنگی، بلک بری، بلو بری، کشمش و یا سایر مغزها ترکیب کرده و یک اسنک لذیذ تهیه کنید.
۲. کرفس
کرفس، سبزی است که معمولا نادیده گرفته میشود اما یکی از بهترین میان وعدهها برای افراد دیابتیاست. کرفس به دلیل داشتن فیبر و آب زیاد، فورا سیرتان میکند و بسیار کم کالری و کم کربوهیدرات و کم چربی و کم کلسترول است. ضمنا کرفس، مواد مغذی دیگری چون ویتامین A، C، K و ویتامینهای B، کلسیم، منیزیم، فسفر، اسید فولیک و پتاسیم نیز دارد. کرفس، غذای خوبی برای قبل از ناهار یا عصرانه است. میتوانید کرفس را همراه کره بادام زمینی یا پنیر کاتج میل کنید.
۳. سیب
نیازی به گفتن امتیازات سیب نیست؛ میان وعدهی کم کالری و سرشار از فیبر محلول که میتواند شما را برای مدت طولانی سیر نگه دارد. فیبر موجود در سیب، گوارش و جذب فروکتوز سیب را کُند میکند. سیب دارای ویتامین C، فیتونوترینتها، آهن، پتاسیم، فسفر و کلسیم است. ضمنا سیب بدون اینکه قند خونتان را بالا ببرد، میل شما به شیرینی را به خوبی جواب میدهد. میتوانید برشهای سیب را همراه با کمی کره بادام زمینی یا دارچین میل کنید.
۴. میوههای خشک شده همراه با مغزها
میوههای خشک شدهای که بصورت آماده و بسته بندی در فروشگاهها موجودند ممکن است ناسالم باشند، اما شما میتوانید خودتان در خانه میوههای خشک شده درست کنید. ضمنا میتوانید همیشه مقداری میوهی خشک شده در یک ظرف دربسته با خود داشته باشید و هر وقت لازم شد چیزی بخورید سراغ این اسنک عالی بروید. میوههای خشک شده را میتوانید با مغزها و دانههایی که برای شما مناسب هستند ترکیب کنید.
۵. پنیر کاتج
پنیر کاتج، منبع پروتئین است که تمام اسید آمینههای ضروری را دارد، یعنی به آرامی هضم میشود و شما را بیشتر سیر نگه میدارد. پنیر کاتج، میان وعدهای کم کالری و کم کربوهیدرات است که حاوی کلسیم، ویتامین A، آهن، منیزیم، فسفر، پتاسیم، سلنیوم و روی نیز هست. پنیر کاتج خوشمزه بوده و به روشهای مختلفی میتوانید آن را مصرف کنید.
۶. پاپ کورن
پاپ کورن، یک اسنک بسیار خوب برای مبتلایان به دیابت است که میتواند بدون کالری اضافی، سیرتان کند. پاپ کورن منبع خوبی از فیبر بوده و مقدار کمی هم ویتامین و مواد معدنی مانند منیزیم، پتاسیم، ویتامین A، فسفر، روی، منگنز، آهن و مس دارد. ضمنا پاپ کورن، شاخص گلیسمی پایینی دارد.
۷. زیتون
تمام انواع زیتونها، میان وعدههایی کامل و سالم برای دیابتیها هستند. اسیدهای چرب موجود در زیتون به کنترل قند خون کمک زیادی میکنند. برای مبتلایان به دیابت، چربیهای تک غیر اشباع، بهترین نوع چربی هستند چون این چربیها توانایی کاهش گلوکز خون، افزایش حساسیت به انسولین، کاهش کلسترول، کاهش ریسک بیماریهای قلبی و بهبود سلامت عمومی را دارند. سایر مواد مغذی مهم زیتون شامل مس، آهن، فیبر و ویتامین E میشوند. یک مشت زیتون را به آرامی در طول روز بجوید و پاسخ گرسنگیتان را به خوبی بدهید.
۸. بیسکوئیتهای سبوسدار
بیسکوئیتهای سبوسدار نیز اسنکهای خوبی برای دیابتیها هستند. بیسکوئیت سبوسدار سرشار از فیبر است که برای بین وعدهها مناسب است. حتما نوعی را تهیه کنید که با آرد کامل درست شده باشد.
۹. سالاد لوبیای سیاه
یک انتخاب بسیار خوب برای افراد مبتلا به دیابت، سالاد لوبیای سیاه همراه با سبزیجات است. این نوع سالاد، هم فیبر زیادی دارد و هم پروتئین و کمک میکند تا ساعتها سیر بمانید. یک دوم فنجان لوبیا سیاه پخته شده، یک دوم فنجان گوجه فرنگی خرده شده، یک دوم فنجان خیار خرد شده و یک دوم فنجام آوکادو را با هم ترکیب کرده و دو قاشق چایخوری آبلیمو و کمی نمک و فلفل سیاه بزنید، یک سالاد بسیار خوشمزه و مغذی خواهید داشت.
۱۰. اسموتی
اگر در خانه هستید و ناگهان احساس گرسنگی کردید، اسموتی چیزی است که به آن نیاز دارید. اسموتیها بسیار مغذی بوده و در لیست میان وعدههای سالم برای دیابتیها قرار میگیرند. اما نباید میوههای پُر قند زیادی در آن استفاده کنید. برای درست کردن اسموتی، از میوهها و سبزیهای تازه استفاده کنید. میتوانید در اسموتیتان دانهی چیا هم بریزید تا پروتئین آن بیشتر شود.
در مورد انسولین بیشتر بدانید
انسولین یک هورمون با ساختار پپتیدی است (شامل 51 امینو اسید ) که از پانکراس ترشح میشود و ترشح آن بسته به نوع و مقدار غذائی دارد که میل می کنید. هر ماده غذائی که موجب افزایش گلوکز و اسید امینه آلانین، آرژنین و گلیسین در خون شود، باید انسولین هم ترشح شود. عملکرد انسولین، بهره وری سلولهای عضلانی و کبد از مصرف موثر گلوکز برای تولید انرژی و انباشته کردن گلوکز به شکل گلیکوژن و در شرایطی به منابع چربی ، است . ترشح انسولین کافی موجب کارائی بهتر سلولهای مغز خصوصا در یادگیری نیز میشود .
افرادی که پانکراس تنبلی دارند و یا سلولهای بدنشان به انسولین حساسیت کمتری دارند دچار بیماری دیابت شده اند، دیابت به دو نوع تقسیم میشود : نوع یک : که فرد ناچار به تزریق انسولین است . نوع 2 : با مصرف قرص ، موجب تحریک پانکراس جهت تولید انسولین بیشتر می گردد.
انسولین که در بازار موجود است به سه شکل : گاوی، خوکی، انسانی است که انسولینهای انسانی در آزمایشگاه تولید میشود و دو نوع دیگر از پانکراس حیوان تهیه می شود. انسولین گاوی ، سه اسید امینه متفاوت با انسولین انسان دارد و انسولین خوکی، یک امینو اسید متفاوت ، شایع ترین مصرف انسولین، نوع گاوی آن است برخی معتقدند این انسولین کمتر موجب حساسیت میشود . انسولین از نظر مدت زمان اثر نیز تقسیم بندی میشود : 1- انسولین رگولار که بی رنگ است مثل آب و زمان اثرش پس از تزریق ، از 10 دقیقه تا 2 ساعت ، و حتی تا 4 ساعت میباشد .2- انسولین NPH که شیری رنگ است و زمان اثرش پس از تزریق ، حدود 8 ساعت است .
نوع تزریق : زیر جلدی – مکان تزریق : زیر پوست شکم و ران (برای ورزشکارن متفاوت است)
داروهای کنترل قند خون : شامل گلیبن کلامید که مدت اثر متوسط دارد و موجب تحریک پانکراس برای تولید انسولین بیشتر میشود ، متفورمین : با مکانیزمی نا مشخص قند خون را کنترل میکند البته دانشمندان حدس میزنند با تاثیر بروی کبد و عدم ترشح گلوکز از کبد ، موجب کنترل قند خون میشود .
گلیبن کلامید اشتها اور است و متفورمین اشتها آور نیست به همین دلیل برای کنترل قند خون افراد چاق و لاغر ، حائز اهمیت است .
انسولین و ورزش:
چندی است در آمریکا تحقیقات گسترده ای در این زمینه انجام شده و سیل مصرف کننده های این هورمون رو به فزونی است. مصرف نادرست این هورمون موجب مرگ می شود لذا باید تحت نظر پزشک ، توصیه و مصرف گردد . به همین جهت ، به اندازه مصرف آن نمی پردازیم . در زیر نتایج تحقیقات چندین ساله گروه علمی جباری را می نگاریم : مصرف انسولین برای افرادی که تیپ بدنی اکتو دارند بیشترین تاثیر را دارد و مزومورفها باید انرا با … مصرف کنند و اندو مورفها (افرادی که استعداد چاق شدن دارند) به هیچ عنوان نباید از این هورمون برای اهداف ورزشی استفاده کنند.
زمان مصرف انسولین باید طوری طراحی شود که وقتی تاثیرش به اوج رسید ، …. هم به حداکثر دز سرمی خود برسد ، در این زمان باید فرد در حال استراحت هوشمندانه باشد و …. خون خود را به خوبی فراهم کرده باشد زیرا عدم توجه به این موضوع مهم ، ممکن است موجب اریتمی قلب و ایست قلبی شود .
اکثر دانشمندان تغذیه معتقدند مصرف مواد تولید کننده گلوکز ، قبل تمرین یا قبل مسابقه موجب افت قند خون و عدم کارائی ورزشکار میشود ولی گروه علمی جباری این مسئله را بر اساس اجرای برنامه غذائی و مکملی خاص به روی تیپهای بدنی ، متفاوت و در بعضی موارد سودمند ارزیابی نموده که جای بسی تامل و تحقیقات بیشتر دارد .
گروه علمی جباری، تفاوتهای فردی افراد در مصرف شیرینی ها را مورد برر سی قرار داده و معتقد است کسانی که با خوردن کمی شیرینی ، دلزده می شوند و حتی حالت تهوع پیدا میکنند، مکانیزمی متفاوت نسبت به افرادی دارند که با خوردن شیرینی، تمایل بیشتری به مصرف شیرینی از خود نشان می دهند، اکثر افرادی که که هنگام بروز عوامل استرس زا، اشتهایشان زیاد می شود چاق هستند و دسته اول، اغلب هنگام استرس، بی اشتها می شوند، لاغر یا اندام متناسب تری دارند. گروه علمی فرزین جباری می گوید مصرف مواد قندی در حین تمرینات و حتی مسابقه برای افراد مختلف، تاثیرات متفاوتی بروی ورزشکار میگذارد و همراه با این حالات بوجود آمده، مصرف مکملها و …. میتواند موجب تغییرات زیادی در بدن ورزشکار شود . تزریق انسولین نیز نباید در شکم و پا انجام شود، بلکه در روی ….. با رعایت سیستم آسپیره انجام گردد زیرا ما معتقد هستیم تزریق انسولین در شکم موجب تجمع بافت چربی سفید (همان سلولهای چربی که تمایل به ذخیره شدن دارند) میشود .
مصرف انسولین خوراکی توهمی بیش نیست که در میان برخی ورزشکاران متداول شده ، انسولین به سبب ساختار پپتیدی به هیچ عنوان نمیتواند از دستگاه گوارش، سالم عبور کند لذا مصرف تحریک کننده های پانکراس و برخی مکملها (choromiumpicolinat/ ALA/vanadylsulfat ) که بر متابولیسم گلوکز در بدن نقش دارند را به اشتباه انسولین خوراکی تلقی میکنند .
فرزین جباری می گوید : دیابتی ها بدانند که هدف از مصرف انسولین و یا داروهای خوراکی، کنترل بهتر قند خون است ، این بیماران باید از پزشک خود بخواهند که مقدار مصرف انسولین یا داروهای خوراکی را فقط با میزان قند خون این عزیزان تنظیم نکند بلکه مصرف نوع غذاها را هم مورد توجه قرار دهند. مثلا اگر صبحانه فردی، نان و عسل است، نیازش به دارو با فردی که صبحانه اش فیله مرغ با سبزی خوردن است متفاوت است و اینکه جهت کنترل بهتر، مصرف دارو (چه قرص و چه آمپول) به جای دو بار مصرف در روز، سه بار در روز باشد (حدودا هر 8 ساعت) با توجه به نکاتی که ذکر کردم، مریض هیچ گاه در طول روز دچار افت قند و در نهایت مصرف مواد غذائی بیشتر (چاقی) نخواهد شد . اگر این افراد از تکنیکهای آرامش اعصاب (ریلکسیشن) استفاده کنند و یا از عرقیات سنتی آرام بخش استفاده کنند بهتر است. این عزیزان باید به توصیه های ورزشی پزشکان توجه زیادی کنند و رژیم غذائی را انتخاب کنند که نیازشان به دارو کمتر شود، در زیر به رژیم غذائی برای ورزشکاران بدنساز اشاره می کنیم که مشکل دیابت دارند .
صبحانه : نان جو / سفیده ابپز تخم مرغ / گوجه و خیار و لیمو
بین وعده : فیله مرغ کبابی / کمی سبزی خوردن / سیب زمینی ابپز به مقدار کم / روغن زیتون
ناهار : برنج قهوه ای / ماهی یا گوشت بوقلمون یا گوشت شتر / ماست کم چرب
عصرانه : بیسکویت جو / چای سبز همراه با دارچین و کمی لیمو تازه / اجیل خام به مقدار کم
عصرانه دوم : شیر کم چرب یک لیوان / سفیده تخم مرغ آبپز
شام : گوشت (ماهی یا بوقلمون یا شتر یا شتر مرغ ) / نان جو / سالاد بدون سس با روغن زیتون
وقت خواب شب : خیار / سیب درختی / کشک / عرق نعناع به همراه عرق بید مشک
(در وعده ناهار یا شام، دو بار در هفته میتوانید از عدسی و لوبیا آبپز بشکل جایگزین استفاده کنید)
(در هفته یک الی دو روز می توانید رژیم خود را شکسته و با رعایت حجم غذاها، از غذاهای دلخواه استفاده کنید البته باید در این روزها جهت کنترل قند خون، داروی بیشتری هم استفاده کنید)
شما ورزشکاران عزیز با انجام این رژیم و انجام تستهای مکرر قند در منزل به دستور مصرف کلیشه ای از دارو دست پیدا می کنید (جهت کم و زیاد کردن مقدار مصرف داروها ، فقط به دستور پزشک عمل کنید) که متناسب با فعالیت و نوع غذای شما میباشد .(اگر به کنترل قند خون بی اهمیت باشید بعد از چند سال ، دچار نارسائی قلب ، کلیه و کبد خواهید شد)
توجه: توصیه فرزین جباری : برای انجام تست قند که ناشتا صورت میگیرد از پزشک بخواهید که میزان هورمون انسولین چه در حالت ناشتا و چه بعد از 2 ساعت مصرف صبحانه را در آزمایش شما قرار دهد ، زیرا خیلی مهم است که دکتر بداند قند خون با ترشح چه مقدار انسولین کنترل شده ، افرادیکه با انسولین زیاد ، قند خون مناسبی دارند در خطر هستند و باید نکاتی را رعایت کنند و …
اولین ایمپلنت های ساخته شده از سلول های بنیادی برای درمان دیابت نوع اول
هفته گذشته دو بیمار مبتلا به دیابت نوع اول به اولین دریافت کننده هایی تبدیل شدند که از ایمپلنت های حاوی سلول برای درمان بیماری خود استفاده کردند. این سلول ها از طریق سلول های بنیادی جنینی ساخته شده اند. هدف این درمان این است که وقتی سطح قند خون بالا می رود، این ایمپلنت ها انسولین آزاد کرده و قند خون را به حد طبیعی خود بازگردانند.
در حدود 10 درصد از کل 422 میلیون نفری که در سرتاسر جهان به بیماری دیابت مبتلا هستند را بیماران دیابتی نوع اول تشکیل می دهند. این بیماری به دلیل حمله اشتباه سیستم ایمنی بدن به سلول های پانکراس که مسئول تولید انسولین هستند، اتفاق می افتد.
برای بیش از 15 سال است که محققین در تلاش برای پیدا کردن راهی هستند تا سلول های بنیادی را جایگزین این سلول ها کنند، اما در این راه با دشواری ها و موانعی مواجه شده اند. از جمله اینکه چطور این سلول ها را وادار کنند تا عملکردی مشابه سلول های پانکراس در بدن داشته باشند.
Viacyte شرکتی در سن دیگو کالیفرنیا، در تلاش برای پیدا کردن راه حلی برای این مشکل است. این شرکت ایمپلنتی در اندازه یک کارت اعتباری ساخته که حاوی سلول هایی است که از سلول های بنیادی جنینی مشتق شده اند و می توانند درون بدن رشد کرده و به سلول های خاصی در پانکراس تبدیل شوند که در دیابت نوع اول نابود می شوند.
این ایمپلنت درست در زیر پوست (به عنوان مثال زیر پوست ساعد) قرار می گیرد و با آزاد سازی انسولین هنگامی که سطح قند خون از حد طبیعی بالاتر است، نبود سلول های جزیره ای پانکراس را جبران می کند.

پل لایکایند از مسئولین این پروژه عنوان می کند که در صورت موفقیت آمیز بودن، ما اسم این عمل را درمان عملکردی می نامیم. این یک درمان کامل نیست به این دلیل که ما دلیل اصلی این بیماری که سیستم خودایمنی بدن است را مورد هدف قرار نداده ایم بلکه سلول های از بین رفته را جایگزین کرده ایم.
به تازگی وسیله مشابهی با تعداد سلول های کمتر بر روی 19 بیمار مبتلا به دیابت به شکل کاملا ایمنی آزمایش شده است. در این آزمایش به محض کار گذاشتن ایمپلنت، سلول های بنیادی که در درون ایمپلنت کار گذاشته شده بود به سلول های جزیره ای پانکراس تبدیل شدند، اما تعداد این سلول ها برای شبیه سازی شرایط درمان کافی نبود.
حالا شرکت viacyte پکیج هایی حاوی این سلول ها را به شکل ایمپلنت در بدن دو بیمار دیابتی کار گذاشته است. نفر سوم نیز در آینده نزدیک از این ایمپلنت استفاده خواهد کرد. زمانی که این وسیله درون بدن کار گذاشته شود، منافذی که بر روی سطح خارجی ایمپلنت قرار دارند به رگ های خونی اجازه می دهند که به درون ایمپلنت نفوذ کرده و به تغذیه سلول های بنیادی پانکراسی بپردازند. هنگامی که این سلول ها بالغ شوند، که چیزی نزدیک به 3 ماه به طول خواهد انجامید، امید بر این است که آنها قادر به نظارت بر روی سطح قند خون شوند و در صورت نیاز انسولین آزاد کنند.
اگر این روش موثر باشد، افراد مبتلا به دیابت نوع اول را از نظارت متناوب و با دقت بر روی سطح قند خون و تزریق انسولین بی نیاز خواهد کرد. اگرچه آن ها باید داروهایی را برای سرکوب سیستم خودایمنی بدن استفاده کنند تا از حمله بدن و سیستم ایمنی به سلول های جدید جلوگیری شود.
این استراتژی در صورت موفقیت آمیز بودن می تواند راه درمان دیابت در آینده را کاملا متحول کند. نزدیک به 20 سال است که روش مشابهی برای درمان شرایطی که سلول های پانکراس در دیابت به آن دچار می شوند با استفاده از پیوند عضو در حال توسعه است. این روش با موفقیت توانسته گیرنده های عضو را از تزریق انسولین بی نیاز کند، اما کمبود عضو پیوندی تعداد افرادی را که می توانند از این درمان بهره مند شوند را به شدت محدود کرده است.
با استفاده از سلول های بنیادی دیگر این محدودیت وجود نخواهد داشت. سلول های بنیادی جنینی که برای تبدیل به سلول های مولد استفاده می شوند از طریق یک جفت در مراحل ابتدایی رشد جنین به دست می آیند که توسط اهدا کننده هایی که بتازگی عمل IVF (باروری درون لوله آزمایش) را پشت سر گذاشته اند، اهدا شده است. به دلیل اینکه سلول های بنیادی جنینی و سلول های مولدی که از طریق آن ها ساخته می شوند را می توان بدون محدودیت تکثیر کرد، در صورتی که این درمان اثربخش باشد، می توان از این روش برای درمان تمام افرادی که به این وضعیت مبتلا هستند استفاده کرد.
جیمز شاپیرو از دانشگاه آلبرتا کانادا که با شرکت viacyte در این پروژه همکاری داشته و کسی که از پیشتازان روش پیوند پانکراس در دهه های گذشته به شمار می رود: “یک منبع نامحدود از سلول هایی که قادر به تولید انسولین انسانی هستند، یک گام بلند رو به جلو در مسیر ما برای درمان دیابت است. بدون شک این یک نقطه تحول بزرگ تاریخی و یک پیشرفت عمده در دمان دیابت خواهد بود.”
رابطه لاغری و دیابت از زبان
من ۴۲ سالهام ، مادر دو فرزند و روزنامه نگاری ساکن شهر دهلی پایتخت هند که اخیرا به یکی از آلودهترین شهرهای جهان بدل شده است. من مواد غذایی طبیعی میخورم، در مجموع لاغر و از نظر بدنی فعال هستم و به خصوص در مقایسه با دوستان آمریکاییام هیکلم خیلی جمع و جورتر است.
ساکنان کشورهای آسیایی و به خصوص جنوب آسیا بیش از سایرین در برابر این بیماری آسیبپذیرند. به مرکز ملی دیابت سریلانکا رفتم تا ببینم چرا تعداد مبتلایان به دیابت دو که تصور می شود مخصوص افرادی است که چاقند و اضافه وزن دارند در این کشور به شدت رو به افزایش است.
چایا راناسینگ متخصص تغذیه در این مرکز مرا معاینه میکند. اولین کاری که میکند اندازهگیری دور کمر است. به گفته او برای مردمان جنوب آسیا این عامل در ارزیابی احتمال ابتلا به دیابت بسیار مهم است چون ساختار ژنتیک این مردم طوری است که چربی را در ناحیه شکم و دور کمر انباشت میکند.
انباشت چربی در ناحیه شکم و داخل کبد یکی از عوامل اصلی ابتلا به دیابت برای مردم این بخش از جهان است.

طبق گزارش انجمن پزشکی آمریکا در سال ۲۰۰۹، “فناوری اندازهگیری چربی در بدن نشان می دهد که آسیاییتباران با شاخص توده بدنی (بی ام آی) سالم در مقایسه با اروپاییهای با بی ام آی مساوی، در شکم خود چربی بیشتری دارند و این احتمال ابتلا به دیابت را افزایش میدهد.” چربی بافتهای بدن را در برابر انسولین، هورمون مسئول تنظیم قند خون، مقاوم میکند. بنابراین گلوکز در خون انباشته میشود و زمینه را برای ابتلا به دیابت نوع دو فراهم میکند.
براساس برخی تحقیقات پزشکی، آسیاییها و به خصوص مردمان جنوب آسیا علاوه بر انباشت چربی در ناحیه شکم و کمر، در مجموع ماهیچه کمتری دارند و این مقاوم شدن بافتهای بدن به انسولین را افزایش میدهد. علاوه بر این، زنان آسیایی بیشتر در معرض خطر ابتلا به دیابت دوران بارداری هستند که ممکن است احتمال ابتلای فرزندان آنها به دیابت نوع دو را در دوران بلوغ افزایش دهد. به همین خاطر علاوه بر پنج شاخص تاریخچه سلامتی خانواده، سیگار، الکل، ورزش و فعالیت جسمی و میزان استرس، دور کمر -برای مردان آسیایی حداکثر ۹۰ و برای زنان حداکثر ۸۰ سانتی متر- در ابتلا به دیابت بسیار مهم است.
پروفسور چاندریکا ویجیارانته مدیر یک مرکز پیشگیری از دیابت در سریلانکا میگوید: “مردمان جنوب آسیا ویژگی خاصی دارند که ما اصطلاحا به آن میگوئیم فنوتیپ ‘صرفهجو’ که باعث میشود انرژی به شکل چربی در بدن آنها ذخیره شود. ولی امروزه با توجه به رواج گسترده مواد غذایی ناسالم ذخیره انرژی افراطی و بسیار زیاد است.”
به اعتقاد او شاخص توده بدنی که براساس آن افراد به گروههایی مثل ‘معمولی’، ‘دارای اضافه وزن’ یا ‘چاق’ تقسیمبندی میشوند باید با خصوصیات بدنی ویژه آسیایی تباران انطباق داده شود؛ به عنوان نمونه برای یک فرد اروپایی شاخص توده بدنی (بی ام آی) بین ۲۵ تا ۳۰ اضافه وزن تلقی میشود ولی برای آسیایی تباران این شاخص باید ۲۳ تا ۲۵ در نظر گرفته شود. به گفته پروفسور ویجیارانته شکر و شیرینی تنها عامل دیابت نیست و “نشاسته نیز مشکل بزرگی است.”
اینجاست که یکی از اصلیترین مواد غذایی مردم آسیا یعنی برنج اهمیت خود را نشان میدهد. من همیشه فکر میکردم برنج نماد تغذیه سالم آسیایی است ولی تحقیقات نشان داده که برنج سفید، که دانههای آن پوستگیری و سفید شده، با بدن ما مردمان جنوب آسیا از نظر ژنتیکی انطباق ندارد.
چایا راناسینگ متخصص تغذیه میگوید بهتر است برنج سرخ و قهوهای بخورم: “برنج سفید، سبوس و در نتیجه الیاف خود را از دست داده و هضم آن سریعتر است. چون شما را کمتر سیر میکند بیشتر میخورید و خیلی سریع در خون به قند تبدیل میشود.”
سازمان بهداشت جهانی میگوید حدود ۳۵۰ میلیون نفر از مردم جهان به دیابت نوع دو مبتلا هستند و طی دو دهه آینده این رقم به نیم میلیارد نفر افزایش خواهد یافت. این برای آسیاییتباران یک زنگ خطر جدی است. چین با حدود ۱۰۹ میلیون مبتلا به دیابت، معادل ۱۰ درصد جمعیت کشور، امروزه مرکز دیابت جهان تلقی میشود. درهند حدود ۶۹ میلیون، معادل ۹ درصد جمعیت کشور به این بیماری مبتلا هستند. البته در هند بررسیهای کافی صورت نمیگیرد و ممکن است رقم مبتلایان بیشتر از این باشد. در سریلانکا ۱۰ درصد جمعیت دیابت دارند و ۱۰ درصد دیگر علائم اولیه ابتلا به آن را نشان میدهند. طبق آمارهای سازمان بهداشت جهانی که مربوط به ده سال پیش است، بیش از یک چهارم جمعیت سریلانکا اضافه وزن دارند و به خاطر کمبود میوه و سبزیجات در رژیم غذایی، احتمال ابتلا به بیماری دیابت در این کشور بسیار بالاست.
پزشکان در سریلانکا میگویند تا ۱۰ سال پیش دیابت نوع دو فقط در افراد میانسال و مسن دیده میشد ولی امروزه افراد بیست و چند ساله و حتی نوجوانان نیز به این بیماری مبتلا میشوند. دلیل آن مصرف بالای برنج و نشاست های سرخ شده مثل سمبوسه است. خدمات درمانی کشور برای معالجه تعداد روز افزون این بیماران با مشکل روبرو شده است. امروزه بیماران مبتلا به بیماریهای غیرعفونی مثل دیابت، آسم و سرطان ۹۰ درصد خدمات بخش درمانی را به خود اختصاص میدهند.
پس از بازگشت به دهلی عواملی را که می تواند باعث ابتلای من به بیماری دیابت بشود بررسی کرده و براساس آن در تغذیه و شیوه زندگی خود تغییراتی ایجاد کردم.
اولین گام حذف برنج سفید و جایگزینی آن با انواع برنج سبوسدار بود. در عین حال باید بیشتر ورزش کنم. ولی شهر دهلی فضای سبز مناسب برای ورزش در محیط باز ندارد و میزان آلودگی هوای آن به طور متوسط دو برابر پکن است.

ولی در هر صورت و به هر شکلی باید این شرایط را تغییر دهم . مادربزرگم بر اثر عوارض دیابت فوت کرد و پدرم که با سماجت حاضر نبود قند خونش را رعایت کند در نهایت به رتینوپاتی مبتلا شد. دیابت باعث تخریب رگهای ظریف شبکیه چشم میشود و از دست دادن بینایی به این دلیل دائمی است.
باید بپذیرم که دی ان آی من، به من رحم نخواهد کرد و اگر در تغذیه و شیوه زندگی خود تغییرات اساسی ایجاد نکنم ممکن است به همان سرنوشت دچار شوم.
این تغییرات برای من نقل مکان به محلی است که آلودگی کمتری داشته باشد و ورزش و فعالیت جسمی برایم سادهتر شود. مردمان ساکن جنوب آسیا که با خطر ابتلا به دیابت روبرو هستند باید چشمان خود را به روی این واقعیت گشوده و در تغذیه، روش زندگی، کار و تفریح خود تغییرات لازم را ایجاد کنند.
زنانی که بیشتر در معرض ابتلا به دیابت نوع 2 هستند
سندروم تخمدان پلی کیستیک یک مشکل شایع در بین زنان در سنین باروری است.این اختلال سیستم غدد درون ریز می تواند باعث عدم تعادل هورمونی شده و منجر به رشد کیست های تخمدان (توده های خوش خیم در تخمدان) شود. این اختلال می تواند مشکلاتی را در دوره قاعدگی زنان، باروری، عملکرد قلب و ظاهر هم ایجاد کند.
طبق نتایج تحقیقات بیمارستان دانشگاه اُدنس دانمارک، زنان مبتلا به PCOS چهار برابر بیشتر در معرض خطر ابتلا به دیابت نوع ۲ قرار دارند و همچنین در معرض خطر ابتلا به بیماری قند خون در سنین پایین تر هستند. یافته ها نشان داد که در زنان مبتلا به PCOS، دیابت چهار سال زودتر تشخیص داده می شود.
میانگین سن زنان مبتلا به PCOS که دیابت نوع ۲ در آنها تشخیص داده شد، ۳۱ سال بود. به گفته محققان، میانگین سنی زنان بدون PCOS که مبتلا به دیابت نوع ۲ تشخیص داده شدند ۳۵ سال بود. دورته گلینتبورگ، سرپرست تیم تحقیق، در این باره می گوید: «دیابت ممکن است در سنین جوانی اتفاق افتد و غربالگری دیابت، بخصوص در زنان چاق و مبتلا به PCOS بسیار مهم است.»در زنان مبتلا به PCOS، تستوسترون و سایر هورمون های آندروژن بیش از میزان متوسط تولید می شود. اگرچه این هورمون های تولیدمثل معمولا مرتبط با مردان هستند، اما زنان نیز مقدار کمی دارند.
در این مطالعه، تیم تحقیق دو گروه مبتلا به PCOS را بررسی کردند: ۱۸,۴۷۷ زن دانمارکی پیش از یائسگی مبتلا به PCOS و یک زیرمجموعه محلی متشکل از ۱۱۶۲ زن مبتلا به PCOS.محققان دریافتند شاخص توده بدنی، انسولین و میزان گلوکز و تری گلیسیرید ها با ابتلا به دیابت نوع ۲ ارتباط مثبتی داشتند، در حالیکه تعداد زایمان های بیشتر رابطه منفی با ابتلا به دیابت نوع ۲ داشت.
رابطه استفاده از پروتئین با دیابت و چاقی
در تحقیقات پیشین مشخص شده بود که این پروتئین میتواند رشد تومور را سرکوب کرده و از پیشرفت سلولهای سرطانی سینه و دیگر سرطانها پیشگیری کند. تحقیقات نشان داده است که پروتئین میتواند نقش بالقوهای در درمان یا پیشگیری از بیماریهای متابولیسمی همچون چاقی و دیابت داشته باشد.
” Nischarin” پروتئینی است که اخیرا کشف شده و به عنوان یک داربست مولکولی عمل کرده و طی چند فرآیند بیولوژیکی با چندین پروتئین دیگر وارد واکنش شده و همچنین از آنها حفظ و نگهداری میکند.
در تحقیقات پیشین مشخص شده بود که این پروتئین میتواند رشد تومور را سرکوب کرده و از پیشرفت سلولهای سرطانی سینه و دیگر سرطانها پیشگیری کند. محققان با آزمایش روی موشها دریافتند که پروتئین Nischarin با ژنی به نام AMPK ارتباط برقرار کرده و کنترل آن را به دست میگیرد. این ژن وضعیت متابولیسم بدن را تنظیم میکند.

این تیم تحقیقاتی دریافتند که Nischarin به این ژن چسبیده و جلوی فعالیت آن را میگیرد. محققان زمانی که پروتئین Nischarin را از موشها حذف کردند با کاهش فعالیت ژنهایی که گلوکز تولید میکردند، مواجه شدند. این بررسی نشان داد که این پروتئین میتواند روی ژنی که دریافت کلوگز را کنترل میکند، نیز اثر بگذارد. سطح قند خون در موشهای صدمه دیده با بهبود تحمل گلوکز و مقاومت به انسولین، پایین تر رفته بود.
همچنین جهش در پروتئین Nischarin جلوی فعالیت ژنهای مربوط به متابولیسم چربی در بدن را گرفته و منجر به ذخیره چربی در کبد میشود. مصرف انرژی در موشهای صدمه دیده، علی رغم رشد کمتر و اشتهای سرکوب شده در آنها که منجر به کاهش مصرف غذا و وزن میشود، افزایش داشت. این بررسیها نشان میدهد که پروتئین Nischarin به طور بالقوه تنظیم کننده بیماریهای متابولیسمی است و سرکوب آن، روش با ارزشی در درمان بیماریهایی مانند دیابت و چاقی است.
بهداشت نیوز

آشنایی با مراحل ابتلا به آلزایمر
علائم بیماری آلزایمر چیست؟
اما هر از دست دادن حافظه ای به معنای ابتلای به آلزایمر نیست . در اکثر موارد ، بیماری آلزایمر در اشخاص مسن و در فاصله زمانی 8 تا 20 سال به تدریج رشد میکند. قربانی این بیماری ، ابتدا افت حافظه پیدا میکند و اغلب گم شدن حتی در خانه خود بیمار نیز پیش میآید. دکتر مریم نوروزیان متخصص بیماریهای مغز و اعصاب و موسس اولین کلینیک آلزایمر در ایران درباره نشانه های این بیماری می گوید : بیماری آلزایمر به چند مرحله تقسیم می شود که این مراحل را می توان در همه افراد مبتلا مشاهده کرد. مرحله اول MCI است که مرحله اختلال خفیف شناختی است که در این مرحله هنوز بیماری شروع نشده است و شاید کسانی که این مشکل را دارند هیچگاه به آلزایمر مبتلا نشوند ولی این مرحله ای است که تاکید می شود باید همگان با احساس آن مراقب باشند.
وی می افزاید : در این مرحله بیمار هنوز در اجتماع است کار و زندگی را اداره می کند و مشکلی در عملکرد ندارد اما ممکن است در برخی موارد فراموشی داشته باشد، چیزی را جا می گذارد، حرفهای تکراری می زند و یا اسم کسی را به خاطر نمی آورد و فراموش می کند که در مورد چه چیزی می خواسته است حرف بزند یا اینکه حتی فراموش می کند که ماشین خود را کجا پارک کرده است .نوروزیان با اشاره به اینکه در این مرحله از بیماری ، بیمار تمرکز کافی ندارد، تصریح می کند : بیمار وقتی در موقعیت های پیچیده قرار می گیرد یک مقدار گیج می شود مثلا نمی تواند چند کار را همزمان انجام دهد.
این استاد دانشگاه با بیان اینکه در این مرحله هنوز بیماری ، آلزایمر نیست، اما مرحله ای شایع است و عده ای زیادی به آن مبتلا هستند، اظهار می دارد : در مرحله بعدی از هر 100 نفری که این بیماری را دارند 5 تا 16 نفر آنها مبتلا به بیماری آلزایمر پیش رونده می شوند بنابراین باید بیماران در این مرحله بدانند که مشکل چیست آیا مشکل افسردگی و اضطراب است یا مصرف داروهای نامناسب و یا یک زندگی شلوغ و بی برنامه است. علل متنوعی برای این نوع بیماری وجود دارد و لزوما آلزایمر نیست اما ما همیشه به کسانی که به مرحله اول مبتلا هستند توصیه می کنیم که مراقب خود باشند .
این متخصص مغز و اعصاب می گوید : همانطور که کسانی که چاق هستند در خطر ابتلای به دیابت قرار دارند افرادی هم که به این مرحله اول مبتلا هستند ممکن است در معرض ابتلای به آلزایمر قرار داشته باشند بنابراین این مرحله ، مرحله قبل از آلزایمر است .
نوروزیان مرحله بعدی را مرحله خفیف آلزایمر دانسته و می افزاید : اولین علامتی که این مرحله دارد این است که فرد در محاسبات طولی خود مشکل پیدا می کند یعنی اینکه مثلا اگر خانم خانه داری خرید می کند نمی داند چقدر باید پول بدهد و چقدر باید پس بگیرد یا مردان در کارهای بانکی اشتباه پیدا می کنند و صفرها را اشتباه می کند که این یک علامت مهم بیماری آلزایمر است.
وی با اشاره به اینکه فرد در این مرحله درمسیر هایی که قبلا ً می رفته است مشکل پیدا می کند و نمی تواند مسیر خود را راحت پیدا کند تصریح می کند : علائم یاد شده علائم خفیف آلزایمر است که باید برای کسی که مبتلا است توجه شود و حتما ً به متخصص مغز و اعصاب مراجعه شود .موسس اولین کلینیک آلزایمر در ایران مرحله بعدی را مرحله متوسط دانسته و با بیان اینکه فرد دو سه سال بعد از مرحله خفیف وارد این مرحله می شود، می گوید : در این مرحله بیمار نمی تواند لباسهایش را متناسب با هوا یا موقعیت اجتماعی تنظیم کند. به گفته نوروزیان مرحله بعدی مرحله متوسط رو به شدید است که در آن فرد لباس پوشیدنش اشکال پیدا می کند یعنی دکمه های خود را اشتباه می بندد و بند کفشش را نمی تواند ببندد ، ممکن است جوراب و کفش خود را لنگه به لنگه بپوشد یا اینکه پشت و روی لباس را تشخیص ندهد یا زیپ لباس را ببندد و تمام این مراحل بدون آن است که دست بیمار فلج باشد یا مشکلی داشته باشد .در این مرحله پیشرفت بیماری این گونه مشاهده می شود اما بعد از مدتی فرد درست نمی تواند استحمام کند و آب سرد و گرم را نمی تواند تنظیم کند و همچنین فرد بعد از دستشویی نمی داند چه باید کند و آداب دستشویی رفتن را فراموش می کند و نمی تواند خود و یا محل را تمیز نگاه دارد.
این متخصص مغز اعصاب در توصیف مراحل بعدی می گوید : فرد نمی تواند کنترلی در ادرار داشته باشد و بی اختیاری پیدا می کند البته این موضو ع با اینکه شخصی در اثر پروستات یا زایمان های متعدد ممکن است بی اختیاری کمی پیدا کند فرق دارد، همچنین بیمار بعد از بی اختیاری ادرار بی اختیاری در دفع هم پیدا می کند که مشکلات بسیاری برای خانواده بیمار به وجود می آورد. وی در مورد مرحله شدید آلزایمر می گوید : در این مرحله بیمار نمی تواند حرف بزند و تنها کلمات خیلی کمی را، حدود 6 تا 12 کلمه می تواند بگوید . بعد از این مرحله نیز کلمات نا مفهومی را ادا می کند که بعد از آن نیز نمی تواند به تنهایی بایستد و حتما باید کسی دستش را بگیرد. این استاد دانشگاه با اشاره به اینکه در مراحل بعدی و بعد از این مرحله شخص نمی تواند بنشیند و حتی توان خندیدن و گریستن را ندارد ،می افزاید : آخرین مرحله آن است که بیمار نمی تواند گردن خود را نگه دارد و گردن می افتد و این مرحله درست برعکس چیزی است از کودکی به بزرگسالی اتفاق می افتد و در واقع مراحل بیماری آلزایمر چهار مرحله خفیف ، متوسط ، رو به شدید و شدید است.
راههای به تاخیر انداختن آلزایمر
اما آیا می شود آلزایمر را به تاخیر انداخت ؟ این سوالی است که بسیاری از افرادی که در مراحل ابتدایی آلزایمر قرار دارند از پزشکان می پرسند .دکتر نوروزیان در این باره می گوید : 2 مسئله مهم در ایجاد آلزایمر وجود دارد که یکی از آنها سن فرد است که در این زمینه هیچ کاری نمی توان کرد چرا که با پیشرفت پزشکی طول عمر بشر زیاد می شود مردان تا 72 سال و زنان تا 76 سال طول عمر متوسط دارند و آلزایمر در واقع بیماری کهنسالی است.وی مساله دیگر را ژن دانسته و می افزاید : تا زمانی که مهندسی ژنتیک نتواند این مساله را تغییر دهد و داروهایی که روی ژنها اثر کنند مانع از این بیماری شوند ، ما پیشرفتی در این زمینه نداریم.
پرتقال از ابتلا به آلزایمر جلوگیری می کند!
تحقیقات صورت گرفته نشان میدهد، مصرف پرتقال میتواند عاملی بازدارنده برای ابتلا به آلزایمر باشد. پژوهشگران دانشگاه ژاپن باور دارند، مصرف روزانه هر گونه میوههای مرکبات مانند پرتقال، گریپ فروت و لیمو میتواند خطر ابتلا به آلزایمر را تا 25 درصد کاهش دهد و نقش مؤثری را در سلامتی فرد پیاده کند.
یافتههای گروهی از دانشمندان دانشگاه در ژاپن نشان میدهد که میوههای تند و تیز میتوانند یک سلاح قدرتمند در برابر بیماریهایی باشند که به عنوان یک بیماری همه گیر مدرن در حال ظهور هستند. محققان با بررسی چندین ساله 13 هزار مرد و زن مسن دریافتند، آنهایی که روزانه یکی از میوههای مرکب را در برنامه غذایی خود جای داده بودند، 23 درصد کمتر از آنهایی که از مصرف این میوه خودداری کرده بودند، به آلزایمر مبتلا میشوند.
کارشناسان هشدار میدهند که زوال عقل و ابتلا به آلزایمر در انگلیس بسیار همه گیر شده است؛ محققان دانشگاه کالج لندن و لیورپول در این باره اظهار داشتند: در حالتی خوشبینانه تا سال 2040، حداقل یک میلیون و 200 هزار نفر در انگلیس به آلزایمر دچار خواهند شد. از طرفی کارشناسان مطرح میکنند که اگر برنامههای بهداشتی مناسب برای افزایش آگاهی از نحوه جلوگیری از اختلال مغزی در سطح کشورهای جهان اجرا و پیاده نشود، با روند صعودی عجیبی در شمار افراد مبتلا مواجه خواهیم بود؛ برای مثال تعداد افراد مبتلا در انگلیس به یک میلیون و 900 هزار نفر خواهد رسید. مصرف منظم مرکبات، نقش مؤثری در کنترل پروتئین نخاعی و کاهش خطر ابتلا به آلزایمر دارد از این رو مصرف روزانه یک عدد پرتقال یا گریپفروت به هر میانسالی توصیه میشود.
چگونه به مبتلایان کمک کنیم؟
اگر یکی از اعضای خانواده و یا دوستان نزدیک شما به بیماری آلزایمر مبتلا شده است و شما باید از وی مراقبت کنید، سعی کنید اطلاعات خود را در این زمینه بیشتر کنید و چیزهایی که باید بدانید را فرا بگیرید. این کار به شما کمک می کند که بتوانید به بیمار کمک کنید تا بتواند مقدار بیشتری از کارهای خود را انجام دهد. دکتر شهرام ابوطالبی پزشک متخصص مغز و اعصاب در این باره می گوید : در نظر داشته باشید که بیماران آلزایمری باید تحت نظر پزشک باشند چرا که فراموشی آنها تنها مسئله نیست بلکه باید به لحاظ پزشکی در سایر موارد نیز تحت نظر قرار داشته باشند .وی می افزاید : باید به خانواده در این زمینه آگاهی داد تا بتوانند بیمار را درک کرده و بدانند که وی در آینده چه وضعیتی پیدا می کند. به گفته ابوطالبی دارو درمانی نیز درباره بیمار باید در نظر گرفته شود چرا که در مرحله خفیف و متوسط این داروها به درمان بیمار کمک بسیاری می کند اما متاسفانه در حالت پیشرفته این داروها کمکی به بیمار نمی کند. این متخصص مغز و اعصاب می گوید : باید دانست که بیمار در مراحل پیشرفته بیماری قادر به تصمیم گیری نیست ، بنابراین بهتر است که وی را توجیه کنید تا قبل از اینکه بیماری اش بدتر شود در مورد آینده اش تصمیم بگیرد .بسیاری از کارشناسان نیز عقیده دارند نوشتن وصیت نامه و یا انتخاب وکیل و یا تصمیم در مورد روش ادامه زندگی در حالتی که خود فرد توانایی تصمیم گیری را دارد بسیار مهم است. روش های مراقبتی نیز می تواند قبل از بدتر شدن بیماری توسط خود بیمار انتخاب شود. انتخاب پرستار و کسی که می خواهد از او مراقبت کند نیز از جمله تصمیماتی است که قبل از بدتر شدن بیماری باید انجام شود. انتخاب یک وکیل برای زمانی که فرد بیمار قدرت تصمیم گیری خود را از دست می دهد نیز می تواند مفید و حتی ضروری باشد.
بررسی مولکولی نشان دهنده ارتباط بیماری آلزایمر و قند خون بالا است!
برای اولین بار یک مطالعه جدید مولکولی نشان می دهد که قند یا گلوکز خون بالا موجب آسیب یک آنزیم مهم می شود که در چگونگی عملکرد سیستم ایمنی بدن در مراحل اولیه بیماری آلزایمر نقش دارد. محققان می گویند این یافته ها به شناخت بهتر از پیشرفت تصاعدی چنین بیماری ویرانگری کمک خواهد کرد و در نتیجه آن می توان افراد در معرض خطر را بهتر شناسایی نمود و نیز شاید بتوان راه های جدید برای درمان و یا جلوگیری از بیماری پیدا کرد. بالا بودن قند خون به طور غیر طبیعی (hyperglycemia) یک ویژگی شناخته شده از دیابت و چاقی است. با این حال جدا از این واقعیت که افراد مبتلا به دیابت بیشتر در معرض خطر ابتلا به بیماری های مربوط به آلزایمر هستند، ارتباط بین قند خون بالا و این علت شایع زوال عقل کمتر روشن و اثبات شده است. یافته های تیمی از محققان از دو دانشگاه در انگلستان که در یک مقاله در مجله گزارش های علمی منتشر شده است توصیف می کنند که در حال حاضر فکتور MIF (آنزیمی که نقش مهمی در عملکرد سیستم ایمنی و تنظیم انسولین بازی می کند) در مراحل اولیه بیماری آلزایمر تحت تاثیر و آسیبی ناشی از قند بالا قرار می گیرد.
تغییرات سمی مغز
آلزایمر یک بیماری پیشرونده مغزی است که توانایی افراد را در به خاطر سپردن، فکر کردن، انجام اعمال روزانه و یک زندگی مستقل زوال می بخشد. در میان افراد مسن، بیماری آلزایمر شایع ترین علت زوال عقل است که 46 میلیون نفر در سراسر جهان به آن مبتلا اند. هرچه مطالعات بیشتری انجام می شود دانشمندان به تدریج تغییرات پیچیده تری را که در مغز در طول زمان شروع و توسعه این بیماری اتفاق می افتد، کشف می کنند.
بسیاری از کارشناسان معتقدند آسیب سلول های مغزی ناشی از بیماری آلزایمر 10 سال یا پیش تر از آن قبل از ظهور علائم زوال ذهنی شروع می شود. در طول مرحله ای از زمان که بیمارى از نظر بالینى قابل تشخیص نشده باشد و زمانی که علائمی قابل رویت نیست، تغییرات سمی در حال ایجاد شدن در مغز می باشند. یکی از تغییرات اصلی که در مغز رخ می دهد تجمع پروتئین های غیر طبیعی و تبدیلشان به پلاک هایی سمی است که باعث جلوگیری از کار سلول سالم، از دست دادن ارتباط آن با سلول های دیگر، و در نهایت مرگ سلول می شود.
دانشمندان از قبل می دانستند که گلوکز و تولیداتی که از سوخت و ساز آن ناشی می شوند، می توانند طی یک واکنش به نام “قندی شدن” (که خود به بیماری آلزایمر مرتبط است و یکی از ویژگی های شناخته شده از قند خون بالا ناشی از دیابت می باشد) به پروتئین ها آسیب برسانند. برای مطالعه جدید، محققان در نمونه مغز افرادی با بیماری آلزایمر و بدون بیماری آلزایمر از یک روش حساس برای شناسایی محل “قندی شدن” استفاده کرده اند.
آسیب آنزیم توسط قند می تواند یک نقطه اوج باشد
تیم محققان شواهدی باقته اند که نشان می دهد در مراحل اولیه این بیماری آنزیم MIF دچار آسیب “قندی شدن” می شود. همچنین به نظر میرسد که میزان قندی شدن MIF با پیشرفت بیماری افزایش می یابد. در طول بیماری آلزایمر، MIF در چگونگی پاسخ سلول هایی مغزی به نام glia به تجمع پروتئین های غیر طبیعی نقش دارد. تیم بررسی احتمال می دهد که آسیب وارده به MIF ناشی از قند، موجب کاهش برخی ازعملکردهای آنزیم می شود و آنزیم های دیگر را به طور کامل بلاک می کند و این می تواند نقطه اوجی باشد که اجازه می دهد آلزایمر توسعه یابد و پیشرفت کند. در حال حاضر محققان سعی در تشخیص تغییرات مشابه احتمالی در خون هستند.
منابع : خبرپو
و
ترجمه از
http://www.medicalnewstoday.com

آیا مسواک زدن می تواند از بروز آرتروز جلوگیری کند؟ حتما قدری از جواب این مساله تعجب می کنید و به نظرتان بی ارتباط می آید؛ ولی واقعیت این است که مسواک زدن یکی از مؤثرترین راه ها برای جلوگیری از ابتلا به آرتروز است. آرتروز یکی از شایع ترین و در عین حال دردآورترین بیماری های زندگی امروز است که هم چنان راهی قطعی برای درمان آن وجود ندارد، بیماری که می تواند همه روند زندگی را مختل کند. بنا بر نتایج به دست آمده از تحقیقات دانشمندان، آنچه که موجب عفونت در لثه می شود یکی از عوامل مهم در تحلیل رفتن استخوان ها است که میلیون ها نفر را در سراسر جهان تهدید می کند.
بر این اساس، احتمال ابتلا به آرتروز رابطه مسقیمی با وضعیت بهداشت دهان و دندان دارد. در اصل، برخی عفونت های موجب تولید نوعی پروتئین در بدن می -شوند که سیستم ایمنی بدن را مختل می کند. چنین اتفاقی برای افرادی که از نظر ژنتیکی مستعد ابتلا به آرتروز هستند با سرعت و شتابی چندین برابر نمود پیدا می کند؛ چراکه سیستم تنظیم پروتئین در بدن این دسته دچار مشکل می شود و انباشت پروتئین و تورم در استخوان هایشان بیش از دیگران اتفاق می افتد.
با این وجود، به واسطه یک راهکار ساده ولی با اهمیت یعنی مسواک زدن تا حد بسیاری می توان مانع از شکل گیری یا حتی تشدید این بیماری شد. مسواک با از بین بردن بسیاری از میکروب های دهان و دندان راه ابتلا به بیماری هایی هم چون آرتروز را سد می کند. بنابراین، اگر می خواهید در آینده به دردهای استخوانی دچار نشوید بهداشت دندان ها را حتما جدی بگیرید.
عدم مسواک زدن روزانه باعث سکته قلبی می شود
مسواک زدن روزانه و منظم باعث از بین رفتن باکتری های موجود در دهان می شود. اگر هر روز مسواک نزنید و یا اینکه این کار را درست انجام ندهید، این باکتری ها می توانند وارد جریان خون شده و به اعضای حیاتی بدن مانند قلب برسند. در این صورت این باکتری ها روی پلاک های آتروم (رسوبات چربی روی دیواره سرخرگ ها) جمع می شوند و خطر بروز سکته قلبی افزایش پیدا می کند.
قابل ذکر است افرادی که دچار بیماری های پارادونتال هستند، بیشتر در معرض خطر بیماری های قلبی عروقی (سکته قلبی، سکته مغزی و غیره) قرار می گیرند. بیماری های پارادونتال، زمینه عفونی (باکتریایی) دارند که بافت های دندانی شامل لثه ها و استخوان ها را درگیر و تخریب می کنند. گفتنی است که عکس این مسئله نیز صادق است. افرادی که سلامت دستگاه قلب و عروق شان حساس و آسیب پذیر است، بیشتر در معرض خطر ابتلا به بیماری های پارادونتال (بیماری های عفونی دهان و دندان) قرار می گیرند.
عدم مسواک زدن روزانه باعث دردهای مفصلی می شود
سهل انگاری در مسواک زدن روزانه باعث می شود باکتری های دهان وارد جریان خون شوند و زمینه را برای ایجاد آسیب در ناحیه مفاصل فراهم کنند. محققان در بررسی های خود به این نتیجه رسیده اند احتمال آرتریت روماتوئید (روماتیسم مفصلی) در افرادی که به بیماری های عفونی لثه مبتلا هستند بسیار بالاتر است.
برخی از باکتری های عامل پارادونتیت (التهاب لثه ها و بافت استخوانی دندان ها) آنزیمی تولید می کنند که اسیدآمینه آرژینین را به سیترولین تبدیل می کند که برای بدن بیگانه است. سیستم دفاعی بدن در برابر این مولکول بیگانه شروع به تولید آنتی بادی هایی می کند که جزو علائم آرتریت روماتوئید (بیماری خودایمنی) محسوب می شوند. متاسفانه این بیماری تا حد زیادی فلج کننده است. گفتنی است خطر بروز پارادونتیت در افرادی که به آرتریت روماتوئید مبتلا هستند نیز بیشتر است.
عدم مسواک زدن روزانه خطر زایمان زودرس را بالا می برد
خانم های باردار باید مسواک زدن روزانه را جدی بگیرند، چون اهمال کاری در این امر باعث افزایش خطر زایمان زودهنگام و تولد نوزادانی با وزن کم می شود. اگر باکتری های موجود در دهان از طریق مسواک نزدن وارد جفت خانم باردار شوند، خطر زایمان زودرس و تولد نوزادان کم وزن افزایش پیدا می کند.
توجه کنید اکثر عوارض بارداری، عفونی هستند. این عفونت ها از طریق واژن (مانند زگیل) و خون که باکتری ها امکان ورود دارند ایجاد می شوند. به علاوه متخصصین بر این عقیده هستند که تغییرات هورمونی، زمینه ساز خطرات بیماری پارادونتال می شود. این متخصصین به خانم های باردار توصیه می کنند که از روزهای اولیه بارداری به دندانپزشک مراجعه کنند.
عدم مسواک زدن روزانه باعث افزایش قند خون در دیابتی ها می شود
افرادی که به دیابت دچار هستند، باید به طور روزانه و با دقت مسواک بزنند، چون اگر باکتری های موجود در دهان با مسواک زدن از بین نروند، می توانند بافت هایی که دندان ها را محافظت می کنند تخریب نمایند. به این مشکل نیز بیماری پارادونتال گفته می شود.
با صبر و حوصله مسواک بزنید. نخ دندان را نیز فراموش نکنید
عفونت باکتریایی لثه مسئله کنترل قند خون در دیابتی ها را دچار مشکل می سازد. علاوه بر این باکتری ها به ارگان های دیگر که حتی از دهان نیز دورتر هستند سرایت کرده و خطر عفونت را تشدید می کنند. متاسفانه بدن افراد دیابتی کمتر در برابر درمان عفونت ها واکنش نشان می دهد و زخم های شان با سرعت کمتری ترمیم می شود. بنابراین این افراد علاوه بر دقت در مسواک روزانه، باید هر شش ماه یکبار به دندانپزشک مراجعه کنند.
عدم مسواک زدن روزانه، راه ورود باکتری ها را باز می کند
داشتن دندان پوسیده امر رایجی است و راه ورود باکتری ها می باشد. اگر به طور روزانه و صحیح مسواک نزنید، باکتری ها زیاد و آسیب رسان می شوند. مسواک باعث می شود که پلاک های دندان که حاوی باکتری هستند از بین بروند.
بهترین راه این است که روزانه سه بار و هر با به مدت حداقل دو دقیقه مسواک بزنید تا مسواک به تمام قسمت های دندان ها برسد. شاید در انتخاب مسواک برقی و مسواک های معمولی شک داشته باشید. باید بدانید که هیچ کدام از این مسواک ها مزیتی بر دیگری ندارند. اگر بخشی از دندان ها را به درستی مسواک نزنید، پلاک ها در آن قسمت انباشته می شوند و مشکل ایجاد می کنند. بنابراین مهم این است که با صبر و حوصله مسواک بزنید. نخ دندان را نیز فراموش نکنید و به سلامت دهان و دندان هایتان اهمیت ویژه ای بدهید.
منابع: